

فرض کنید در یک روز بارانی به انتظار تاکسی ایستاده اید. تاکسی می رسد و یک نفر بدون رعایت حق تقدم در تاکسی می نشیند. در این میان یکی از مسافران با زبان منطق شروع به اعتراض می کند.
اعتراض کارساز نمی شود و زمینه درگیری فیزیکی فراهم می شود. در این درگیری یکی از طرفین به دلیل مشت محکمی که به قفسه سینه اش وارد شده دچار تنگی نفس شده و از درد در هنگام تنفس شکایت دارد.
در این زمان چه می کنید؛ صحنه حادثه را رها می کنید یا به دنبال بهترین اقدام هستید؟
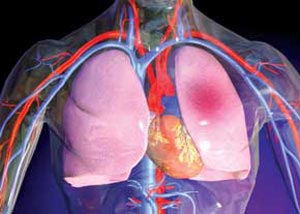
قفسه سینه شامل ۱۲ جفت دنده است. دنده ها از پشت به ستون مهره ها و از جلو به جز ۲ جفت آخر به جناغ سینه متصلند. درون قفسه سینه شش ها قرار دارند که به وسیله پرده جنب به جدار قفسه متصل شده اند. پرده جنب، پرده ای دو لایه است که اطراف هر شش را فرا گرفته و به حرکت شش ها در حین تنفس کمک می کند. حال اگر فردی در اثر جراحتی نافذ یا ضربه ای غیرنافذ به قفسه سینه دچار تنگی نفس، سرفه یا درد در حال تنفس شود احتمال آسیب دیدگی پرده جنب، ریه ها و حتی شکستگی دنده ها وجود دارد. اگر شکستگی محدود به یک یا ۲ دنده باشد و به اسکلت آسیبی وارد نشده باشد خطر چندانی ندارد، اما اگر در اثر شکستگی، دنده ها به درون پرده جنب و شش ها وارد شده و هوا یا خون بین ۲ لایه پرده جنب نفوذ کند، در تنفس فرد اختلال ایجاد شده و فرد دچار تنگی نفس شدید می شود.
● چه باید کرد؟
▪ شکستگی دنده ها: ضربه هایی که با چوب، چماق و مشت به قفسه سینه وارد می شود اغلب موجب شکستگی دنده ها می شود و نشانه اصلی آن درد در هنگام تنفس یا ایجاد درد شدید یا تیز در هنگام لمس ناحیه آسیب دیده است. بهترین اقدام آن که به مصدوم کمک کنید تا در وضعیت راحتی قرار گیرد. او را قدری متمایل به سمت آسیب دیده قرار داده و اندام فوقانی سمت آسیب دیده را آویزان کنید. قفسه سینه مصدوم را تا رسیدن آمبولانس با یک جسم نرم مانند شال، روسری، پتو و... ثابت نگه دارید یا ببندید.
▪ نفوذ جسم نوک تیز در قفسه سینه: ضربه های نافذی که با چاقو، قمه، شیشه و قیچی ایجاد می شوند نیاز به فوریت های پزشکی دارند و خارج کردن آنها تنها باید توسط پزشک جراح صورت گیرد. خروج شیء نافذ از بدن مصدوم توسط افراد غیرمتخصص باعث افزایش خونریزی، آسیب بافتی و واردشدن هوا به داخل قفسه سینه می شود. بهترین اقدام آن که مصدوم را در وضعیت نشسته قرار دهید. این وضعیت نمی گذارد که خون در داخل قفسه سینه جمع شود و مهم تر آن که دم و بازدم به راحتی انجام خواهد گرفت. لباس روی محل آسیب دیده را کنار بزنید. با یک پانسمان حجیم یا پارچه تمیز در اطراف شیء، آن را در محل خود ثابت کنید و خونریزی را با فشار در اطراف شیء بند آورید و به دنبال فوریت های پزشکی باشید.
▪ زخم مکنده در قفسه سینه: ضربه های نافذ با ایجاد زخم مکنده در قفسه سینه می توانند با آسیب به پرده جنب موجب اختلال در تنفس مصدوم شوند. مصدوم را در حالت نشسته قرار داده و با یک کیسه پلاستیکی روی زخم را پوشانده و جلوی ورود هوای مستقیم به داخل قفسه سینه را بگیرید. کیسه را در ۳ جهت چسب بزنید و یک جهت آن را آزاد بگذارید. اگر تنفس مصدوم دچار مشکل شد پوشش پلاستیکی یا دست خود را از روی زخم بردارید و بگذارید هوای دم مصدوم از آن ناحیه بیرون آید. دوباره کیسه را سر جای خود قرار دهید و سریع به دنبال فوریت های پزشکی باشید.
منبع:jamejamonline.ir
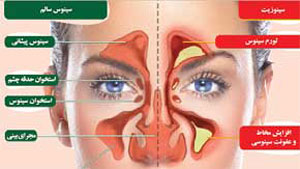
علاوه بر عواملي مانند آلرژيها، سرماخوردگي، عفونتها و نقص سيستم ايمني كه ممكن است هر فردي را مستعد ابتلا به سينوزيت كند، اختلالات آناتوميك و ساختار سينوسها نيز در ابتلا به سينوزيت نقش دارد، همانطور كه ميدانيد سينوسها حفراتي توخالي در اطراف بيني هستند كه توسط مجاري باريكي به داخل بيني راه دارند و از اين طريق، ترشحات داخل سينوسها را بهوسيله مژكهاي مخاط تنفسي به داخل بيني تخليه ميكنند.
هر علتي كه باعث شود دهانه تخليه سينوسها به بيني تنگ يا بسته شود (اين علت ميتواند انحراف تيغه بيني، پوليپ و بزرگي شاخكهاي بيني و... باشد) باعث تجمع ترشحات در سينوسها ميشود و بهدنبال آن سينوزيت و عفوني شدن اين بخش از بدن رخ ميدهد.
آلرژي نيز يكي از عواملي است كه باعث تورم و بسته شدن دهانه سينوسها ميشود و سينوزيت آلرژي را بهوجود ميآورد. گاهي ديده شده يك سينوزيت چركي روي يك سينوزيت آلرژي سوار ميشود و سير بيماري را بدتر ميكند. بنابراين گاهي تنها مصرف دارو براي درمان آن كفايت نميكند بلكه دخالتهاي جراحي نيز لازم خواهد بود. مانند جراحي لوزه سوم، پوليپ و انحراف بيني و آندوسكوپي سينوس.
آلودگي هوا: هواي آلوده معمولا از ذرات مولكولي بزرگ تشكيل شده كه در مخاط گير افتاده و ممكن است واكنش آلرژيك و التهاب مخاط را در پي داشته باشد.
شنا كردن: شنا كردن در آب حاوي كلر، باعث ميشود مژكهاي مخاط بيني و سينوسها ضعيف شوند و در نتيجه تخليه ترشحات بخوبي صورت نگيرد. همچنين كلر باعث التهاب مخاط بيني ميشود و فرد را مستعد ابتلا به عفونت باكتريايي ميكند.
سيگار كشيدن: دود سيگار حركت طبيعي مژكها را كند يا متوقف ميسازد و با جمع شدن ترشحات در سينوسها، عفونت و التهاب بهوجود ميآيد.
ضعف سيستم ايمني بدن:ضعف سيستم ايمني بدن به هر دليلي مانند شيميدرماني يا بيماري ايدز نيز فرد را مستعد ابتلا به سينوزيت ميكند.
عفونت دندانها: انتشار عفونت دندانهاي فك بالا نيز ميتواند باعث سينوزيت فكي شود.
سندرم كارتاژنر: افراد مبتلا به اين سندرم، در واقع داراي مژكهاي مخاط تنفسي بيحركت هستند. كودكاني كه از اين مشكل رنج ميبرند، مرتب دچار سينوزيت و عفونتهاي شديد ريوي و گوش ميشوند و به طور كلي تمام مخاط تنفسي آنها درگير اين مشكل است. متاسفانه تاكنون درمان قطعي كه كاركرد مژكهاي آنان را به حالت طبيعي برگرداند وجود نداشته است.
رفلاكس: رفلاكس يا برگشت اسيد معده از عواملي است كه فرد را مستعد به سينوزيت ميكند. رفلاكس اگر به هنگام خواب اتفاق بيفتد و ميزان برگشت اسيد معده نيز زياد باشد، اسيد وارد حفره بيني ميشود و ايجاد التهاب ميكند. اين التهاب باعث بسته شدن دهانه سينوسها ميشود و سينوزيت رخ ميدهد.
پروسه درمان در انواع سينوزيتها يكي است ولي چنان كه بيماري طول كشيد و به درمان پاسخ نداد نياز به بررسيهاي دقيقتر مانند عكس راديولوژي، سيتياسكن، امآرآي يا آندوسكوپي است. سيتياسكن يكي از روشهاي تشخيصي اوليه قابل اعتماد است و به كمك آن علاوه بر تشخيص دقيق سينوزيت، چنانچه مشكل ديگري مانند تومور نيز وجود داشته باشد مشخص ميشود.
منبع:jamejamonline.ir

آیا می دانید چه کسانی در فصول سرد سال بیشتر سرما می خورند؟
افراد کمخون بیشتر به سرماخوردگی مبتلا میشوند
یک متخصص تغذیه گفت: افراد کمخون سیستم ایمنی ضعیفی دارند و به همین دلیل بیشتر در معرض سرماخوردگی قرار دارند.
سید ضیاءالدین مظهری اظهار داشت: در فصل پاییز و زمستان مرکبات به وفور یافت میشود؛ مرکبات سرشار از ویتامین C است و این ویتامین یکی از آنتی اکسیدانهای قوی است که سیستم ایمنی بدن را تقویت میکند.
وی گفت: مصرف مرکباتی مانند لیموترش، لیموشیرین، پرتقال و نارنگی موجب تقویت سیستم ایمنی بدن میشود و مصرف آن همراه با غذاها جذب آهن را افزایش میدهد و کم خونی را جبران میکند.
این متخصص تغذیه اضافه کرد: افرادی که به کم خونی ناشی از فقر آهن مبتلا هستند، بیشتر در معرض خطر ابتلا به بیماریها قرار دارند همچنین افراد کم خون بیشتر در معرض ابتلا به سرماخوردگی قرار دارند.
مظهری بیان داشت: توصیه میشود افراد برای درمان کم خونی خود اقدام کنند؛ رفع کم خونی موجب تقویت سیستم ایمنی بدن افراد میشود و آنها کمتر در معرض عفونتهای ویروسی قرار میگیرند چرا که این عفونتها موجب بروز سرماخوردگی، زکام و آنفلوآنزا میشود.
منبع : Farsnews.com
باید بدانید که از بیست سال پیش تا کنون این سرطان روند فزاینده ای داشته است، که شاید علت این افزایش مسائل زیست محیطی باشد.
سرطان مغز: تومورهای مغزی خطرناکند، چه خوش خیم باشند چه بدخیم سرطان مغز هم مانند بسیاری از تومورهای دیگر میتواند خوش خیم (کم شدت و متمرکز) و یا به شدت سرطانی و بدخیم باشد و به بافت های مجاورش حمله کند. البته، سرطان های مغز، حتی خوش خیم شان هم میتوانند خطرناک باشند، چرا که تومورها میتوانند عملکردهای مغزی را تنها به علت دربرگرفتن بافت های مجاور (بینایی، شنوایی، حافظه و...)، مختل کنند.
علائم سرطان مغز چست؟
سرطان مغز چه خوش خیم و چه بدخیم، ممکن است علائم یکسانی داشته باشد. علائم متنوع اند و میتوانند مزمن (دائمی) و یا متناوب باشند.
مشخص ترین علامت سرطان مغز، سردردهای مکرر است، خصوصاً دردهایی که طولانی مدت باشند.
علائم دیگر بنابر محل قرار گرفتن سرطان مغز متفاوت هستند:
تهوع و استفراغ، خصوصاً صبح ها.
گیج بودن، حواس پرتی و سرگیجه.
مشکلات بینایی و شنوایی.
مشکلات رفتاری (از دست دادن هماهنگی، بی حسی و کرخی، ضعف و...).
دشوار بودن تمرکز، مشکلات حافظه و آشفتگی.
مشکلات خلق و خو و شخصیت.
چند نکتۀ احتیاطی ضروری
اگر چه دلایل بروز سرطان مغز نامشخص اند، در عوض، میدانیم که قرار گرفتن در معرض برخی آلاینده ها، خصوصاً آفت کش ها، احتمال ابتلا به این سرطان را افزایش میدهد. از سوی دیگر، باید بدانید که قرار گرفتن در معرض امواج الکترومغناطیس مانند امواج تلفن همراه و آنتن ها، نیز به شدت در افزایش خطر و پیشرفت سرطان مغز مورد اتهام هستند. در نتیجه، برای رعایت احتیاط، برای صحبت کردن با تلفن همراه از گوشی و هندزفری استفاده کنید (این کار باعث میشود که گوشی تلفن از سرتان دور باشد) و این شیوۀ استفاده از تلفن را به کودکان تان هم آموزش دهید!
منبع:salamat.ir

این بیماری هم زنان و هم مردان را در تمام گروهای سنی مبتلا میکند، البته شیوع آن در جوانان بیشتر است. طبق آمار سازمان بهداشت جهانی، سالیانه 90 میلیون مورد جدید عفونت کلامیدیایی در جهان اتفاق میافتد.
عفونتهای کلامیدیایی شایعترین بیماری آمیزشی باکتریایی در دنیا و عامل آنها میکروبی به اسم «کلامیدیا تراکوماتیس» است. درگذشته، مهمترین بیماری ناشی از کلامیدیا، «تراخم» بود که یک بیماری چشمی و از شایعترین دلایل نابینایی است ولی درحالحاضر گونهای از این باکتری بیشتر شایع شده که باعث عفونت دستگاه تناسلی میشود. كلامیدیاها انگلهای داخل سلولی هستند و بسیاری از خصوصیات فیزیكی آنها مانند ویروسهاست. این میكروبها باعث التهاب مجرای ادرار، واژن، گردن رحم، لولههای رحمی، مقعد و تخمدانها میشوند. کلامیدیا یک عفونت داخل سلولی است، بنابراین تشخیص آن با روشهای معمول آزمایشگاهی مشکل خواهد بود.
این بیماری ممکن است بدون علامت یا با علایم خفیف و زودگذر باشد، ولی با گذشت زمان، عوارض خود را بهویژه در زنان نشان میدهد. بیشتر افراد مبتلا به بیماریهای آمیزشی کلامیدیایی به علت بیاطلاعی از آلودگی خود به این میکروب، دنبال آزمایش یا درمان نمیروند. اگر همسر نیز درمان نشود، فرد پس از درمان، دوباره مبتلا خواهد شد.
کلامیدیا با هر نوع رابطه زناشویی قابلانتقال است و میتواند هنگام زایمان طبیعی از مادر به نوزاد منتقل شود. از آنجا كه گردن رحم در خانمها و دختران جوان هنوز به خوبی تکامل نیافته است، امکان ابتلای این افراد بیشتر است.
علایم عفونت کلامیدیایی
بیشتر بیماران مبتلا به کلامیدیا بدون علامت هستند، این بیماری را بیماری خاموش نیز مینامند. این بیماری، یک دوره نهفته دارد و كه عبارت از مدت زمانی است که طول میکشد تا علایم بیماری پس از آلوده شدن به میکروب یا ویروس ظاهر شوند. طول دوره نهفته در عفونت کلامیدیایی 14-3 روز است. در خانمها عفونت، ابتدا گردن رحم و مجرای ادرار را گرفتار میكند. 75 درصد خانمهای مبتلا بدون علامت هستند. در صورت وجود علایم، عبارت خواهند بود از ترشح غیرطبیعی واژن و سوزش هنگام ادرار. حتی اگر عفونت از گردن رحم به لولههای رحمی منتشر شود، باز هم امكان دارد بیمار بدون علایم و نشانه باشد.
در عدهای از خانمها، درد در قسمت تحتانی شکم، درد در قسمت پایین کمر، درد هنگام برقراری روابط زناشویی، تهوع، تب و خونریزی در فواصل عادت ماهیانهها رخ میدهد. گاهی عفونت کلامیدیایی گردن رحم به ناحیه مقعد نیز منتشر میشود. بیشتر مردان مبتلا نیز بدون علامت هستند ولی برخی از آنها ترشح سفید یا روشن از مجرای ادرار و سوزش هنگام ادرار دارند. مردها همچنین ممکن است دچار سوزش و خارش در نوک مجرای ادرار شوند.
افراد در معرض خطر
خطر ابتلا به کلامیدیا در یک رابطه زناشویی حفاظت نشده در این افراد بیشتر است:
1. دختران و خانمهای جوان
2. مبتلایان به دیابت یا همان بیماری قند
3. كسانی كه وضعیت سلامت عمومی آنها نامناسب است.
4. افرادی كه در هوای گرم حضور دارند یا به هر علت دیگری، رطوبت و گرمای ناحیه تناسلیشان ممكن است افزایش یابد.
5. خانمهایی كه از دوش واژینال استفاده میكنند.
عوارض عفونت کلامیدیایی
کلامیدیا برخلاف سوزاک که یک بیماری پر سر و صداست، معمولا هیچ علامتی ندارد، ولی عواقب آن خطیرتر از سوزاک است. «اپیدیدیم» یک از ضمایم بیضه در مردان است. عفونت آن باعث بزرگی و قرمزی کیسه بیضه به همراه درد شدید میشود.
عفونت اپیدیدیم را در اصطلاح پزشکی «اپیدیدیمیت» میگویند. شایعترین علت اپیدیدیمیت، ابتلا به عفونت کلامیدیایی است. قطر اپیدیدیم در بعضی نقاط آن، کمتر از یک میلیمتر است و عفونت ممکن است باعث بسته شدن آن شود. اسپرم از بیضه بهوسیله اپیدیدیم خارج و از طریق لوله منی وارد منی میشود. اگر مردی در هر دو طرف به اپیدیدیمیت مبتلا شود، بسته شدن دو طرفه اپیدیدیم باعث ناباروری وی خواهد شد. در این مردان با اینکه اندازه بیضه کاملا طبیعی است ولی تعداد اسپرم در مایع منی صفر گزارش میشود. گاهی بعضی از مردان جوان از اینکه تعداد اسپرم در مایع منیشان صفر گزارش شده است، تعجب میکنند گاهی هم زوجی قبلا صاحب یک فرزند شدهاند و زمانی كه میخواهند صاحب فرزند دوم شوند، مرد متوجه میشود که نابارور شده است. یکی از دلایل هر دو مورد، عفونت دو طرفه اپیدیدیم و بسته شدن آن است.
حدود 75 درصد زنان مبتلا به عفونت کلامیدیایی بدون علامت و 40 درصد آنها به بیماری التهابی لگن مبتلا میشوند که از عوارض آن دردهای مزمن لگنی و ناباروری است. گاهی یک مرد مبتلا به عفونت کلامیدیایی كه کاملا بدون علامت است، عفونت را به همسر خود منتقل میکند و با ابتلای همسر، زوج نابارور میشوند. مخاط واژن خانمها در مقابل کلامیدیا نسبتا مقاوم ولی مخاط گردن رحم حساس است و زود گرفتار میشود. زنان مبتلا به عفونت کلامیدیایی ممکن است ترشح مخاطی چرکی از دهانه رحم داشته باشند. گرفتاری لولههای رحمی با کلامیدیا باعث ناباروری زن میشود. 10 تا 40 درصد خانمهای مبتلا به عفونت کلامیدیا كه درمان نمیشوند، بعدها به بیماری التهابی لگنی مبتلا خواهند شد.
در بعضی نقاط دنیا 40-30 درصد علت آسیب لولههای رحمی بهعلت عفونتهای کلامیدیایی اتفاق میافتد. خطر بارداری خارج رحمی در زنان مبتلا به بیماری التهابی لگنی 10-6 برابر افراد عادی است و 50-40 درصد علت بارداریهای خارج رحمی، بیماری التهابی لگن است. خطر ابتلا به بیماری ایدز در افراد مبتلا به عفونت کلامیدیایی 5 برابر افراد غیر آلوده خواهد بود. از عوارض دیگر کلامیدیا، عفونت چشمهاست اگر دست آلوده به ترشحات حاوی کلامیدیا با چشم تماس پیدا كنند عفونت چشمی «التهاب ملتحمه» ایجاد میشود در صورت عدم درمان، منجر به نابینایی خواهد شد. عفونت کلامیدیایی درمان نشده در خانمها میتواند باعث زایمان زودرس شود. عفونت کلامیدیایی گردن رحم خانم باردار، هنگام زایمان به نوزاد منتقل خواهد شد و چشم، دهان، حلق و دستگاه تنفس نوزاد میتواند گرفتار شود.
تشخیص
امروزه در بسیاری از کشورها برنامهای برای غربالگری این عفونت در زنان وجود دارد. با دریافت شرح حال مناسب، میتوان در خانمی که احتمال عفونت دارد، برای غربالگری اقدام كرد. در سال 1382، 1052 زن 49-15 ساله که به 5 درمانگاه زنان- مامایی در شهر تهران مراجعه کردهبودند، از نظر وجود عفونت کلامیدیایی بررسی شدند. حدود 12 درصد این تعداد خانم، تست PCR مثبت برای کلامیدیا داشتند. در جامعهای که بیش از 4 درصد خانمهای آن به کلامیدیا مبتلا هستند، غربالگری خانمها از نظر وجود عفونت کلامیدیایی، توصیه میشود. امروزه تستهای بسیار حساسی وجود دارند که با استفاده از آنها میتوان بیماری را هم در ترشحات گردن رحم و هم از طریق ادرار تشخیص داد. در مردان، برای تشخیص، از نمونههایی که از داخل مجرای ادرار گرفته شدهاند، استفاده میشود. بهترین تست تشخیصی هم در مرد و هم در زن استفاده از PCR است. برای درمان عفونتهای کلامیدیایی، داروهای بسیار موثری وجود دارند.
منبع : Salamat.ir

● شما بعد از دستشویی رفتن دستانتان را نمی شویید.
▪ چرا این کار را انجام می دهید؟
توبی ساویل میکروبیولوژیست می گوید: دستان خیس ۱۰ هزار بار بیشتر از دستان خشک باکتریها را به خودش جذب می کند.این میکروبها به شیوع مسمومیت غذایی، سرماخوردگی و آنفولانزا کمک می کند.
▪ راه حل ساده
تحقیقات نشان داده که به خاطر اینکه خشک کننده های هوا زمان بیشتری را نسبت به خشک کردن دستها می گیرد شما می توانید با دستان مرطوب از دستشویی خارج شوید.درعوض دستانتان را با دستمال کاغذی یا حوله خشک کنید و از تماس داشتن با دستگیره در اجتناب کنید.
● شما از پدهای بهداشتی بزرگتر استفاده می کنید تا کمتر آن را عوض کنید
▪ چرا نباید این کار را انجام دهید؟
دکتر جانیس رایمر متخصص بیماری های زنان و استاد دانشگاه لندن می گوید:استفاده از پد بهداشتی بزرگ برای کمتر تعویض کردن آن کار درستی نیست.این کار تعادل طبیعی بافتها را به هم می زند و احتمال ابتلا به برفک و عفونت را هم افزایش میدهد.
▪ راه حل ساده
دکتر رایمر می گوید:زمانی که نزدیک عادت ماهانه تان است و همچنین در روزهای پایانی عادت ماهانه تان هستید یک شلوارک با خاصیت جذب کنندگی بپوشید.هر ۳ یا ۴ ساعت در روز و هر ۸ ساعت در شب پد بهداشتی تان را عوض کنید تا خطر ابتلا به عفونت را کاهش دهد.
● شما ایستاده غذا می خورید
▪ چرا نباید این کار را کنید؟
دکتر کتی موس از دانشگاه جی پی اس می گوید: هنگامی که وقت ندارید بنشینید و با عجله غذا میخورید برای دستگاه گوارشتان مضر است.قورت دادن لقمه های غذا آن هم به شکل سریع باعث گرفتگی و اسپاسم در گلو و مری می شود و منجر به سوزش معده تان می شود.
▪ راه حل ساده
حتما برای نشستن و غذا خوردن زمان بگذارید اما نه اینکه جلوی تلویزیون بنشینید.محققان دانشگاه ایالت جورجیای آمریکا کشف کردند که افرادی که به این روش غذا می خورند هر روز به طور میانگین بیشتر از ۱۳۷ کالری مصرف می کنند.
● شما ناخن هایتان را می جوید
▪ چرا نباید این کار را انجام دهید؟
مطالعات مشخص می کند که ۹۰ درصد باکتری های دستان شما در زیر ناخن هایتان است.دکتر موس می گوید: ناخن جویدن خطر عفونت را افزایش می دهد به طوری که باکتری وارد پوستتان می شود و باعث زگیل، زخم و تورم انگشتتان می شود.
▪ راه حل ساده
ناخن هایتان را کوتاه نگه دارید.اگر نمی توانید از ناخن جویدن جلوگیری کنید،ناخن هایتان را به کمی وازلین آغشته کنید.آن وقت ناخن هایتان مزه ناخوشایندی می گیرد.
● از بطری های پلاستیکی دوباره استفاده می کنید بدون اینکه آنها را بشویید.
▪ چرا نباید این کار را انجام دهید؟
جین هالیهان نایب رئیس مرکز تحقیقات محیطی آمریکا می گوید:شما نمی توانید میکروبها را در یک بطری آب ببینید یا حتی بو کنید.اما میکروبها می توانند باعث بروز مشکلاتی در روده و معده شما شوند.
یک مطالعه کانادایی بر روی بطری های آب در دبستان ها ، آلودگی میکروبی را در شیشه هایی که ۳ بار استفاده شده بودند نشان داد. کتی رایان استاد راهنمای این مطالعه می گوید:هر بطری آبی که مجددا بدون شستن آن استفاده شود باعث تجمع میکروب ها و آلوده شدن بطری به میکروب ها میشود.
▪ راه حل ساده
بطری ها را هر روز با آب گرم و صابون بشویید،خوب آب بکشید و سپس با پارچه ای تمیز آن را خشک کنید. هر هفته بطری ها را در آب خیس کنید تا استریلیزه شوند.
● از دهان شویه به جای مسواک استفاده می کنید.
▪ چرا نباید این کار را انجام دهید؟
دکتر هنری کلاور مشاور دندانسازی دنپلن می گوید: دهان شویه ها فقط نفستان را تازه می کند اما باکتری های کمی را می کشد و خیلی کم پلاک های دندانی را که نقش مهمی در پوسیدگی دندان و بیماری های لثه ایفا می کنند از بین می برد.
▪ راه حل ساده
دندان هایتان را روزی دو بار و هربار به مدت دو دقیقه مسواک بزنید و آن را قبل از غذا خوردن انجام دهید.دکتر نیگل کارتر،مدیر اجرایی موسسه بهداشت دندان بریتانیا،می گوید: شکر یا قند موجود در غذا با پلاک دندان ها واکنش نشان می دهد و اسید تولید می کند که باعث می شود مینای دندانتان از بین برود.مسواک زدن بعد از غذا خوردن باعث ساییدگی دندان می شود درحالی که مسواک زدن قبل از غذا خوردن دندانها را با فلوراید می پوشاند و از ساییدگی و پوسیدگی آنها جلوگیری می کند.
● شما ساک ورزشیتان را مرتب نمی شویید.
▪ چرا باید این کار را انجام دهید؟
اگر لباس مرطوب بپوشید،لباسهای ورزشیتان شانس پخش شدن آکنه و تحریکات پوستی را افزایش می دهد.یک متخصص بیماریهای پوستی می گوید:محبوس شدن عرق در بخشهای مختلف بدن باعث عفونتهای قارچی و مخمری می شود مخصوصا در ناحیه زیر سینه، یا در قسمت های تناسلی.
▪ راه حل ساده
دکتر سالی رئیس یک مرکز بهداشت بین المللی توصیه می کند که بعد از هر بار ورزش کردن باید هر یک از لباسهای ورزشی که تماس مستقیم با بدنتان دارد مانند حوله شسته شود.هرگز حوله بدنتان را با حوله ای که وسایلتان را خشک می کنید یکجا نشویید و هرگز وسایلتان را در ساک یا کیف پلاستیکی نگه داری نکنید.
● شما با لنز داخل چشمتان می خوابید
▪ چرا نباید این کار را انجام دهید؟
آندرسون، یک عینک ساز و رئیس مرکز مراقبتهای چشمی می گوید: چشمانتان قادر به تمیز کردن خودشان نیستند و زمانی که اکسیژن کمتری به سلولها برسد،خطر عفونت را افزایش میدهد. خوابیدن مکرر با لنز منجر به آسیب های چشمی به صورت همیشگی می شود.
▪ راه حل ساده
آندرسون می گوید: لنزها که شامل تولید جدید لنزهای هیدوژن سیلیکون می شود باید قبل از خواب برداشته شود تا چشمها استراحت کنند.و استفاده از راه حل های غلط یا استفاده از آب شیر برای تمیز کردن آنها باعث افزایش خطر ابتلا به عفونت می شود.
منبع:aftabir.com

خوددرمانی عادت معمول مردم برای درمان مشکلات و بیماری های معده ای و روده ای و ناراحتی گوارشی مثل سوزش سردل، سنگینی معده، سو هاضمه، اسهال و دردهای شکمی است.
مردم تصور می کنند اگر برای درمان این دردها معده خود را از داروهای آنتی اسید و آنتی بیوتیک انباشته کنند، هیچ اتفاقی مهمی نمی افتد. برخی افراد حتی سعی می کنند از داروهای ضد اسهال قوی تر و بدون مشورت با پزشک برای درمان این علائم و ناراحتی ها استفاده کنند.
متخصصان گوارش تاکید دارند که در شرایط اورژانس موارد خاص، استفاده هرازگاهی از آنتی اسید ها، بلامانع است اما به هیچ وجه درست نیست و می تواند مشکل ساز شود.
اسهال ممکن است نتیجه یک عفونت ویروسی یا باکتریایی باشد و یا در اثر ابتلا به بیماری های روده کوچک مثل بیماری روده ملتهب، حمله انگلی، عدم تحمل یک غذای خاص و یا واکنش به داروهای مختلف بروز کند. بنابراین بسته به اینکه که عامل اسهال چیست، راه حل ها و درمان های متفاوتی مورد نیاز است که در صورت درمان مناسب عامل مربوطه، اسهال نیز درمان می شود. اگر اسهال ناشی از عفونت ویروسی باشد برای درمان آن نیازی به دارو نیست بلکه تنها با مصرف مایعات زیاد ظرف چند روز، اسهال درمان می شود. اما اگر عامل بروز این مشکل گوارشی عفونت های باکتریایی باشد، باید طبق تشخیص پزشک، آنتی بیوتیک مصرف شود. برای خود درمانی اسهال، فرد باید بتواند عوامل مختلف ایجاد کننده این مشکل را بر اساس علائم بیماری خود تشخیص دهد که این کار تقریبا به غیر از پزشک، برای فردی که هیچ سابقه تحصیلات پزشکی ندارد، غیرممکن است.
با توجه به مطالب فوق، متخصصان گوارش دو نکته مهم را در موارد مواجهه با مشکلات گوارشی توصیه می کنند:
۱) تشخیص نیاز به مصرف آنتی بیوتیک را به عهده پزشک بگذارید. معمولا مردم برای هر نوع اسهال، یک دوره آنتی بیوتیک مصرف می کنند اما مصرف آنتی بیوتیک همانطور که در بالا ذکر شد فقط در مورد عفونت های باکتریایی مورد نیاز است. همچنین دوز و طول دوره مصرف آنتی بیوتیک نیز حائز اهمیت است به همین دلایل اجازه دهید پزشکان در این مورد تصمیم بگیرند. گاهی اوقات خود درمانی وضع را بد تر کرده و منجر به مقاومت دارویی می شود.
۲) از عوارض آنتی اسید ها آگاه شوید. بیشتر مردم در مصرف آنتی اسید ها برای درمان مشکلات گوارشی نیز بی احتیاط عمل می کنند. در حالی که برخی از این داروها اسید تولید شده در دستگاه گوارش را خنثی کرده و برخی دیگر تولید این اسید را افزایش می دهند. این داروها شاید در مراحل ابتدایی علائم بیماری را تا حدی تسکین دهند، اما ممکن است این علائم ناشی از یک مشکل جدی تر مثل سرطان مری معده باشد. آنتی اسید ها شاید دردهای شکمی را کاهش دهند اما بیماری را به طور کامل درمان نمی کنند. پس آزمایشات دقیق باید توسط پزشک انجام گیرد تا علت دقیق مشکل گوارشی شما و در نیتجه نحوه درمان مناسب آن، شناسایی شود.
منبع:mardomsalari.com

بدن انسان روشهای جالب و جذابی را برای فرستادن علائم هشدار دهنده دارد كه این علائم در واقع اسراری را از درون بدن فاش میسازند. به عنوان مثال آیا میدانید كه خندیدن پس از خوردن هر وعده غذایی چه تاثیری روی بدن دارد؟ یا اینكه آیا میدانید سفید شدن زود هنگام موها نشانه چه فرآیندی در بدنتان است. بدن انسان در تمام طول عمر به شیوهای هوشمندانه و منحصر به فرد علائم و نشانههای زیركانه و هشدار دهنده را بروز میدهد اما اكثر افراد به دلیل ناآگاهی از این روابط و علائم، پیغامهای حیاتی بدن را نادیده میگیرند كه حاصل آن به خطر افتادن سلامتی است.
در گزارشی به چند راهكار جالب و شگفتانگیز به عنوان اسرار زندگی اشاره كرد كه بیتردید در زندگی روزمره، قابل استفاده و مفید خواهند بود:
1- دردناك شدن مچ پا میتواند نشان دهنده مشكلات كلسترولی باشد.
به گفته متخصصان دردناك شدن مچ پا میتواند نشانه ابتدایی از افزایش ارثی سطح كلسترول بد خون باشد. در واقع تشكیل كلسترول در اطراف زردپی آشیل، موجب بروز این درد میشود.
- راه حل چیست؟
اگر احساس كردید كه مچ پایتان مدت سه روز یا بیشتر به طور مداوم درد میكند، حتما برای چكاپ كلسترول به پزشك مراجعه كنید، بویژه اگر سابقه خانوادگی ابتلا به بیماری قلبی را دارید.
2- قوی بودن ریهها نشان دهنده كاهش خطر ابتلا به آلزایمر است.
مطالعات نشان میدهد كه فعالیت ضعیف و نامطلوب ریهها موجب میشود كه اكسیژن كمتری به مغز برسد و در نتیجه خطر ابتلا به زوال عقل و آلزایمر افزایش پیدا میكند.
برای جبران این مشكل سعی كنید تنفس عمیق انجام دهید به این ترتیب كه پنج ثانیه عمل دم و پنج ثانیه عمل بازدم هوا را انجام دهید. این كار موجب تقویت ریهها میشود چون اكسیژن را به مقدار كافی و مناسب به مغزتان میرساند. اگر این كار را شش نوبت در روز تكرار كنید، ریههای شما 20 درصد قویتر میشوند.
3- سفید شدن موها
سفید شدن موها قبل از رسیدن به سن 30 سالگی نشانه مهمی از ابتلا به مشكلات تیروئیدی است. متخصصان تیروئید تاكید دارند كه عدم تعادل در فعالیت غده تیروئید موجب اختلال در تولید رنگدانهها در پیاز مو میشود.
- راه حل چیست؟
اگر موهایتان در سن پایین، سفید شده و هم چنین علائم دیگری چون كاهش وزن، افسردگی و یا مشكلات عادت ماهانه دارید، حتما برای چكاپ كامل و درمان به موقع به یك متخصص غدد مراجعه كنید.
4- بیماری لثه خطر و احتمال زایمان زودرس را افزایش میدهد.
باكتریهای موجود در لثههای بیمار و عفونی، موجب بروز واكنشی میشود كه حاصل آن باز شدن بیموقع و زودهنگام دهانه رحم در دوران بارداری است.
- راه حل چیست؟
هر روز نخ دندان بكشید. هم چنین زنان باردار برای اطمینان از سلامت دندانهای و لثه خود باید مرتب به دندان پزشك مراجعه كنند. مطالعات نشان میدهد كه مشكل و بیماری لثه احتمال زایمان پیش از موعد را 70 درصد افزایش میدهد.
5- گرم نگه داشتن پاها احتمال سرماخوردگی را كاهش میدهد.
وقتی پاها سرد میشوند، عروق خونی در بینی بسته و منقبض میشوند كه در نتیجه گلبولهای سفید خون در این منطقه از مبارزه با عفونتها دست میكشند و محل ورود میكروبها به بدن باز میشود.
بنابراین توصیه میشود جوراب بپوشید و مطمئن شوید كه با گرم نگه داشتن پاها، سیستم دفاعی بدنتان به طور كامل كار میكند.
6 - خندیدن پس از صرف هر وعده غذایی، میزان قند خون شما را پایین میآورد.
متخصصان معتقدند عضلاتی كه ما از آنها برای خندیدن استفاده میكنیم برای دریافت انرژی، قندخون را مصرف میكنند و این فرآیند خطر ابتلا به دیابت، چاقی و حتی برخی از سرطانها را كاهش میدهد.
بنابراین بعد از شام در آرامش كامل روی مبل بنشینید و مدتی به تماشای فیلم كمدی مورد علاقهتان بپردازید.
7 - راه رفتن و حرف زدن همزمان، موجب كمردرد میشود.
وقتی در حین راه رفتن، صحبت هم میكنیم این كار مانع از همزمانی تنفس ما با گامهایمان در هنگام برخورد پاها به زمین میشود. این عدم هماهنگی، موجب میشود كه بخشی از ضربههای ناشی از برخورد گامها به زمین به كمر وارد شود و موجب بروز كمردرد میشود.
توصیه میشود دفعه بعد اگر به هنگام خرید كردن موبایلتان زنگ زد، یك گوشه بنشینید و با تلفن صحبت كنید.
8 - فشار دادن پاها روی هم مانع از ضعف كردن و بی حالی میشود.
اگر بعد از سریع برخاستن از جای خود احساس سرگیجه پیدا كردید یا حس كردید كه منگ شدهاید و چشمانتان سیاهی میرود با این حركت ساده میتوانید جریان خون را به سرعت به مغز بفرستید و ضعف و سرگیجه خود را متوقف كنید.
ابتدا هر دو پای خود را روی زمین قرار دهید. بعد یكی از پاها را روی پای دیگر بیاندازید و تا جایی كه میتوانید در این وضعیت پاها را روی هم فشار دهید. 30 ثانیه در این وضعیت بمانید تا خون به مغزتان برسد و حالتان بهتر شود.
9- غفلت از كمردرد، تهدید جدی برای مغز است.
پزشكان دریافتهاند افرادی كه بیش از یك سال مبتلا به كمردرد هستند، 11 درصد از حجم سلولهای مغزی آنها در ناحیهای كه مربوط به كنترل یادگیری است، كاسته میشود. ظاهرا فشار مقابله با كمردرد این تاثیر نامطلوب را روی سلولهای مغزی برجای میگذارد.
در صورت بروز كمردرد، فورا از پزشك كمك بگیرید. اكثر كمردردها در صورتی كه زودتر مورد توجه قرار بگیرند، قابل درمان هستند.
10- چاقی، احتمال بروز سردردها را تا دو برابر افزایش میدهد.
وزن زیاد موجب التهاب در عروق خونی ناحیه سر میشود كه مهمترین عامل بروز سردرد است.
برای كاهش دردها، اقدام به كاهش وزن كنید و برای درمان سردردها از راهكارهای طبیعی استفاده كنید. مصرف روزانه داروهای مسكن در واقع موجب بروز سردرد میشود.
11- مشكل در اندام تناسلی مردانه میتواند علامت عارضه قلبی باشد.
آخرین مطالعات نشان داده است كه ناتوانی جنسی در مردان میتواند ناشی از تنگ شدن عروق خونی باشد.
به درمانهای اینترنتی و ماهوارهای اعتماد نكنید در عوض برای چكاپ كامل به متخصص مراجعه كرده و قبل از هر چیز به پزشك خود اطمینان كنید.
12- قوز كردن، ولع شما را به خوردن شیرینی تشدید میكند.
پزشكان معتقدند كه قوز كردن جریان خون را به مغز كاهش میدهد و در نتیجه ولع خوردن مواد قندی را تشدید میكند چون در صورت كاهش جریان خون در مركز اشتها در مغز، گلوكز كمتری به این عضو اصلی میرسد در حالی كه گلوكز مهمترین غذای مغز است.
- راه حل چیست؟
همیشه صاف بنشینید و پاهای خود را روی زمین بگذارید. ستون فقرات خود را بكشید و شكم خود را به داخل بكشید طوری كه كمر شما به سمت صندلی كشیده شود.
13- داروهای سرماخوردگی، تاثیر نامطلوب روی توان باروری دارند.
داروهای سرماخوردگی كه برای خشك كردن ترشحات بینی استفاده میشوند در عین حال میتوانند موجب كاهش مخاط دهانه رحم شود و در نتیجه باروری را مشكل می سازد.
بنابراین توصیه میشود: به جای داروهای ضد احتقان از درمانهای معمولی مثل ویكس استفاده كنید
منبع: isna.ir

می توان گفت که هیچ چیز به اندازه کمبود خواب بر ادراک و عملکرد افراد تاثیر نمی گذارد. گرچه اکثر افراد از کمبود خواب های جزئی خود آگاه نیستند، اما این مشکل تاثیر زیادی بر رفتار و مهارت های آنان خواهد گذاشت. از اینرو می توان بیخوابی را مایه ویرانی زندگی افراد دانست.
اگر فکر می کنید که شما هم از بیخوابی یا کم خوابی رنج می برید، بهتر است از اصول اولیه این مشکل آگاه شوید. بیخوابی نوعی اختلال خواب است و با ناتوانی در به خواب رفتن یا در خواب ماندن برای یک مدت معین تعریف می شود. گرچه گزارش های بیماران از مشکلات آنها در رابطه با خواب تقریباً با یکدیگر در ارتباط است، اما باید هرگونه ارتباط ژنتیکی مربوط با این مشکل بررسی شود.
نکته: بین مشکل داشتن در خوابیدن یا خواب ضعیف و بی کیفیت و مشکل بی خوابی بالینی تفاوت وجود دارد. در این مقاله قصد داریم به مورد دوم بپردازیم و عوامل پزشکی و درمان ها و راهکارهای آن را بررسی کنیم.
● عوامل دخیل در بیخوابی
▪ اختلالات احساسی: اختلالات احساسی اگر مورد درمان قرار نگیرد، می تواند تاثیر بسیار نیرومندی بر زندگی بیمار داشته باشد. این اختلالات از طریق تغییر و تبدیل های شیمیایی در بدن توانایی تغییر ادراک، مهارت های کنار آمدن و توانایی فرد برای خوابیدن را دارد. اکثریت افرادی که دچار بیخوابی مداوم هستند، از مشکلات روانی مثل افسردگی، اختلال بیپولار، یا اضطراب نیز رنج می برند. این مشکل ممکن است به خاطر بالا بودن میزان کورتیزول ـ یک هورمون استرس ـ باشد که عامل مهمی در اینگونه مشکلات و اختلالات روانی به شمار می رود و در اکثریت افرادی که از بیخوابی مزمن رنج می برند نیز دیده می شود.
▪ بیماری های پزشکی: بیماری ها و مشکلات پزشکی که بر تنفس، کنترل حرکت یا فعالیت مغز تاثیر می گذارد، نیز ممکن است در بروز بیخوابی دخیل باشد. مشکلاتی مثل پارکینسون، آلزایمر، ADHD، یا بیماری های قلبی نیز می تواد نقش مهمی در توانایی فرد در خوابیدن داشته باشد.
▪ مصرف داروها: داروهایی که حاوی محرک ها باشد نیز ممکن است عاملی برای بروز بیخوابی به حساب آید. داروهای ضد افسردگی هم جزء عوامل احتمالی بیخوابی است. به طور مشابه، سایر محرک ها مثل کافئین نیز می تواند تاثیر شگرفی بر ناتوانی شما در خوابیدن داشته باشد. از اینرو بهتر است از نوشیدن قهوه بعد از یک ساعت از روز خودداری کنید.
▪ افراط: اعتیاد به مواد مخدر عوارض جانبی بسیار زیادی دارد. ناتوانی در خوابیدن میتواند یکی از تاثیرات قابل توجه اما کمتر جدی آن باشد. گرچه استفاده از مشروبات الکلی در حد کنترل شده تاثیری بر توانایی فرد برای خوابیدن نخواهد داشت، اما مصرف دیرهنگام و بیش ازاندازه این مواد می تواند ساختار خواب را کمی بعد از به خواب رفتن شما در هم شکسته و باعث بروز اختلالات دیگری مثل حبس نفس در خواب یا سندرم بی قراری پاها در خواب شود. کوکائین و برخی داروهای مسکن نیز می توانند اختلالات مشابهی در خواب افراد به وجود آورد.
● درمان بیخوابی
▪ رفتار درمانی
از آنجا که بیشتر عوامل دخیل در بیخوابی از ناتوانی شما برای تمدد اعصاب ناشی میشود، رفتار درمانی می تواند اولین روش درمانی برای این مشکل به شمار رود. در این روش درمانی به بیماران آموزش داده می شود که چطور به وضعیت ریلکسیشن و تمدد اعصای دست یابند. اینگونه درمان ها در اکثر بیماران نتایج موثر و ماندگاری از خود نشان داده است.
تمرکز رفتار درمانی شامل موارد زیر است:
▪ کنترل محرک: ایده این متد در یادآوری این حقیقت به بیمار است که تختخواب محل خوابیدن است. و به بیماران گفته می شود که فقط زمانیکه آمادگی خوابیدن دارند به تختخواب خود بروند و اگر بعد از مدت کوتاهی موفق به خوابیدن نشدند از روی آن بلند شوند. هر روز سر ساعت معینی از خواب بیدار شوند و از چرت زدن ها در طول روز اجتناب کنند.
▪ رفتار درمانی شناخت: این متد افکار منفی درمورد خواب را نهی می کند.
ریلکسیشن عضلانی پیشرونده: در این متد به بیماران آموزش داده می شود که چطور بدن و ذهن خود را برای استراحت آماده کنند.
● داروها
درمان های دارویی نیز می توانند بسیار موثر باشند اما هیچگاه مشکل بیخوابی را از ریشه درمان نمی کنند و در تخفیف دادن علائم مشکل کمی کند هستند. داروهای غیر تجویزی زیادی برای بیخوابی وجود دارد اما به خاطر داشته باشید که استفاده طولانی مدت از این داروها ممکن است اعتیاد آور باشد، ازاینرو قبل از شروه استفاده از هر نوع دارو حتماً با پزشک مشورت کنید.
داروهای تجویزی که اساساً برای تقویت خواب ساخته شده اند داروهای مسکن خواب آور نامیده می شوند و گفته می شود که واکنش های آلرژیک جدی در فرد ایجاد می کند. داروهای آنتی هیستامین و مسکن های دیگر موجود در بازار نیز می تواند به برطرف کردن این مشکل کمک کند.
● خواب خوشی داشته باشید
عوامل دیگری نیز می تواند در ایجاد بیخوابی دخیل باشد که در مراحل مختلف زندگی ایجاد می شود. برای مثال بالا رفتن سن و پیری به خاطر بروز برخی تغیرات در هورمون های رشد که به خوابیدن ما کمک می کنند، می تواند یکی از دلایل بیخوابی باشد. به طور کلی افرادی که در برخی مراحل زندگی یا به طور مداوم دچار این مشکل می شوند حتماً باید به دنبال درمان های پزشکی باشند.
برای درمان بیخوابی می توانید از مدیتیشن، ورزش، و تکنیک های ریلکسیشن استفاده کنید تا این علائم در شما کمرنگ تر شود. باید به خود یاد بدهید که چطور ذهن و جسمتان را برای استراحت آماده کنید تا بتوانید خوابی طولانی، باکیفیت و خوش داشته باشید.
منبع:mardoman.net

بسیاری از بیماران که از خرخر کردن شبانه رنج می برند، از درمان قطعی آن نا امید هستند اما باور کنید این درمان ناممکن نیست . بسته به علت خرخر درمان آن هم متفاوت خواهد بود. طبیعی است برای کسی که دارای اضافه وزن است کاهش وزن بسیار سودمند خواهد بود. اگر خرخر با وقفه تنفسی همراه نباشد با اقدامات ساده به میزان زیادی می توان از شدت آن کاست، ولی اگر خرخر شدید باشد و با وقفه تنفسی نیز همراه باشد معمولا با این مراقبت ها مشکلات برطرف نمی شود و ممکن است نیاز به جراحی باشد.
اقداماتی را که در موارد خرخر خفیف به بیماران توصیه می کنیم به شرح زیر است:
اگر بیمار دچار اضافه وزن است در جهت کاهش وزن خود اقدام کند.
● ترک مصرف سیگار
▪ اصلاح وضعیت خواب: در حالت طاق باز خرخر تشدید می شود. اگر فردی که خرخر می کند عادت دارد طاق باز بخوابد باید کاری کنیم که حتما به پهلو بخوابد. برای این کار روش هایی وجود دارد مثلا به پشت پیراهن وی جیبی دوخته و داخل این جیب وسیله ای مثل توپ تنیس قرار داده می شود. وقتی بیمار طاق باز بخوابد توپ ناراحتش می کند و نتیجتا فرد به طور ناخودآگاه غلت زده و به پهلو خواهد خوابید.
▪ استفاده از گشادکننده سوراخ بینی: این کار برای کسانی که علت خرخرشان انسداد بینی است و انسداد بینی آنها به نحوی است که با عمل جراحی قابل اصلاح نیست یا این که بیمار تمایلی به عمل ندارد. این گشادکننده وسیله ای است که سوراخ های بینی را از هم باز کرده و باعث خواهد شد، انسداد هنگام خواب کمتر شده و مریض راحت تر باشد. این وسایل را می توان از داروخانه ها تهیه نمود.
▪ استفاده از ماسک: ماسک برای کسانی است که قادر به استفاده از گشادکننده ها نیستند. عملکرد ماسک بدین صورت است که هوا با فشار بیشتری وارد بینی شده و این فشار مسیر داخل بینی را باز می کند. اشکال ماسک این است که ممکن است تحمل آن برای بیمار راحت نباشد.
جراحی: روش نهایی در درمان خرخر جراحی است. اگر کسی با اقدامات گفته شده نتیجه نگرفت مرحله آخر جراحی است.
▪ جراحی: این عمل با دو روش ساده و رایوفرکونسی قابل انجام است. نام این عمل فارنگوپالاتواولوپلاستی است. در این عمل لوزه ها برداشته شده و چین قدامی و خلفی لوزه به یکدیگر دوخته می شود. سپس زبان کوچک مقداری کوتاه می شود و نهایتا کام نرم در چند نقطه با استفاده از رادیو فرکونسی یا کوتر تحریک می شود. این کار باعث سفتی و جمع تر شدن کام نرم می شود. معمولا این عمل به میزان زیادی کمک کننده است و مشکل بیمار را تا حد زیادی برطرف خواهد کرد.
منبع:jamjamonline.ir

با وجود اهمیت دید چشم، بیشتر مردم نسبت به این مسئله بی توجه هستند. کوری و آسیب های چشمی مسئله ای ساده نیست.
می خواهیم ۵ نکته در مورد سلامتی چشم به شما یادآور شویم تا همه دیدی بهتر داشته باشیم.
۱) از بیماری های چشمی مطلع باشید و مداوماً برای دادن تست بینایی نزد پزشک بروید
بیشتر مشکلات بینایی از بیماری های چشم مثل پیری چشم، آب آوردن چشم، بیماری های دیابت شبکیه و آب مروارید ناشی می شود.
در پیری چشم، سفت و سخت شدن رگ های چشم از ورود اکسیژن و مواد غذایی جلوگیری کرده و باعث می شود که به شبکیه چشم آسیب برسد. ۵۴ درصد بیماریهای چشم در آمریکا مربوط به این بیماری است.
آب آوردن چشم بیماری است که به عصب های چشم که اطلاعات بینایی را از مغز به چشم منتقل می کند صدمه می زند. به خاطر اینکه تا تعداد زیادی از این عصب ها خراب نشوند و صدمه نبینند، مشکلی برای بینایی فرد ایجاد نمی شود، بیش از نیمی از افراد مبتلا به این بیماری اصلاً از آن خبر ندارند و زمانی متوجه می شوند که دیگر خیلی دیر شده است.
بیماری های دیابت شبکیه یکی از عوارض مزمن بیماری دیابت است. در این بیماری، رگ های خونی شبکیه چشم مسدود شده و صدمه می بینند. تقریباً نیمی از افراد دیابتی به این بیماری چشمی مبتلا می شوند.
آب مروارید از تیره و تار شدن عدسی چشم ناشی می شود که معمولاً به دید کم میانجامد.
چون تشخیص زودهنگام می تواند تاثیر بسیار زیادی داشته باشد، توصیه می کنیم که مداوماً برای آزمایشات چشم به دکتر مراجعه کنید. افراد بالای ۶۵ سال و افرادی که مبتلا به دیابت هستند بر اساس بیماری های ذکر شده بیشتر در معرض خطر هستند و بهتر است که سالانه حتماً آزمایش چشم بدهند. پزشک چشم می تواند حتی قبل از اینکه شما علائم بیماری را در خود مشاهده کنید، بیماری شما را تشخیص داده و به شما برای درمان آن کمک کند.
۲) از عینک آفتابی استفاده کنید
همه ما میدانیم که استفاده از کرم های ضد آفتاب برای پوستمان بسیار خوب است، اما بیشتر افراد فراموش می کنند که چشمانشان نیز به محافظت در برابر آفتاب نیاز دارد. نیازی نیست که حتماً مستقیم به خورشید نگاه کنید تا چشمانتان آسیب ببیند. اشعات UV می تواند از روی برف، شن، سنگ فرش و آب منعکس شود.
این اشعات UV احتمال ابتلا به پیری چشم و آب مروارید را افزایش می دهد و همچنین به آفتاب سوختگی قرنیه چشم نیز می انجامد که باعث کوری موقت می شود.
عادت کنید که همیشه در بیرون از ساختمان از عینک آفتابی استفاده کنید اما فکر نکنید اگر عینک آفتابی شما خیلی تیره است مقاومت بیشتری در برابر آفتاب دارد. قبل از خرید عینک آفتابی اطمینان حاصل کنید که ۱۰۰ درصد در برابر اشعات UV محافظ است.
۳) از خستگی چشم جلوگیری کنید
نشستن طولانی مدت پشت کامپیوتر باعث خستگی چشم می شود که باعث صدمه زدن به چشم است. تاثیرات کوتاه مدت خستگی چشم غیر قابل انکار است: درد چشم، آبریزش چشم، تاری چشم و سردرد.
برای کاهش خستگی چشم در مواقع کار با کامپیوتر نکات زیر را رعایت کنید:
نور کامپیوتر را با استفاده از فیلترهای نور یا تغییر جهت کامپیوتر کاهش دهید.
خیلی نزدیک به مانیتور ننشینید چون نگاه کردن به چیزی که خیلی نزدیک چشم قرار دارد خستگی چشم را بیشتر می کند.
نور زمینه را تنظیم کنید.
ماهیچه های چشم را با گاه گاه نگاه کردن به جسمی در فاصله دور استراحت دهید.
۴) از عینک های محافظ استفاده کنید
علاوه بر بیماری ها، صدمات چشمی هم یکی دیگر از مهمترین عوامل کوری و آسیبهای چشمی است. در واقع، بیش از یک میلیون نفر هرساله از صدمات چشمی در کشور آمریکا رنج می برند. متاسفانه ۹۰ درصد این آسیب ها قابل پیشگیری بوده است اگراز عینک ها محافظ استفاده می کردند.
در موارد زیر از عینک محافظ استفاده کنید:
در هنگام استفاده از شوینده های شیمیایی در خانه چون بیشتر آنها قدرت خورندگی داشته و سطح چشم را صدمه می زنند.
در کارگاه هایی که معمولاً با گرد و خاک سر و کار دارد.
در هنگام استفاده از دستگاه چمن زن چون اینگونه دستگاه ها ممکن است یکدفعه سنگ یا چنین چیزهایی را هوا کند.
در همگام کار کردن روی ماشین.
هنگام ورزش به خصوص ورزش هایی که با توپ های کوچک و تند و تیز انجام می گیرد.
۵) ورزش کنید، غذای مناسب بخورید و از گیاهان که برای چشم مفید است استفاده کنید
خیر، خوردن هویج زیاد دید شما را بهتر نمی کند، اما گرفتن ویتامین ها و مواد معدنی لازم برای چشمتان بسیار خوب است. سعی کنید که از یک رژیم غذایی متعادل شامل انواع ویتامین های A، E و C و همچنین روی، مس، سلنیوم و آنتی اکسیدان استفاده کنید.
ورزش کردن هم می تواند با پایین آوردن فشار خون (که باعث پایین آمدن فشار خون در رگ های چشم نیز می شود) به خصوص در افراد مبتلا به دیابت و افرادی که چشمانشان آب آورده است کمک کند.
همچنین سعی کنید از گیاهانی که برای چشم و بینایی مفید هستند مثل زغال اخته، زآکسانتین و لیکوپن استفاده کنید. زغال اخته به محافظت دیواره های مویرگی چشم کمک می کند و بنابراین از آب آوردن چشم، آب مروارید و پیری چشم جلوگیری می کند. همچنین باعث بهتر شدن دید چشم در شب می شود.
زآکسانتین که در مواد رنگی گیاهان یافت می شود از چشم در برابر اشعات UV محافظت می کند. لیکوپن هم در گوجه فرنگی و میوه های قرمز یافت می شود و یک آنتی اکسیدان قوی به شمار می رود.
▪ مراقب چشمانتان باشید
محافظت کامل از چشمانتان امری بسیار مهم است و خیلی هم دشوار نیست. همه چیز به خودتان بستگی دارد-سعی کنید به طور منظم به چشم پزشک مراجعه کنید، از عینک های آفتابی در بیرون از منزل و از عینک های محافظ در مواقع لزوم استفاده کنید. با رعایت این نکات می توانید از بینایی خود تا حد زیادی مطمئن شوید.
منبع:aftabir.com

تمرکز بر صدمات شلاقی
اغلب اوقات، این جراحت بر اثر تصادف اتومبیل با سرعت پایین رخ میدهد. علائم صدمات شلاقی و نتایج آن کدامند؟
علت صدمۀ شلاقی بیشتر اوقات تصادف رانندگی است، یک شوک از پشت، سر را به جلو و سپس با شدت به سمت عقب حرکت میدهد.
چنین حرکت شدیدی 7 مهرۀ گردنی را تحت تأثیر قرار میدهد و میتواند جراحت های ماهیچه ها، رباط ها و یا تاندون های گردن را هم به دنبال داشته باشد. این حرکت ممکن است درد در ناحیۀ عصب ِ میان دو مهره را ایجاد کند که خود عاملی میشود برای پیچیدن درد در اطراف شانه ها، باز و یا دست ها. حتی اگر صدمۀ شلاقی ملایم و بیآزار باشد، ممکن است گاهی اوقات آسیب ستون فقرات را با خود به همراه داشته باشد؛ آسیب ستون فقرات میتواند عاملی برای فلج شدن باشد.
علائم صدمات شلاقی
علائم در ساعات بعد از حادثه ظاهر میشوند:
درد در ناحیۀ گردن، پیچیدن درد در پایین جمجمه، شانه ها و پشت.
ایجاد محدودیت در برخی حرکات گردن.
دردهایی در سر به ویژه تمرکز آنها در پایین جمجمه یا فقط روی نیمی از جمجمه.
ممکن است در طولانی مدت علائم مختلفی ایجاد شوند و باقی بمانند، مانند کسالت، عدم تعادل، سرگیجه، تاری دید، و البته مشکلات حافظه، تمرکز و غیره.
برای رعایت احتیاط، و به منظور بررسی دلایل ایجاد این علائم ناتوان کننده و مداوم، و از بین بردن جراحت شدید گردنی، بهتر است که با پزشک تان مشورت کنید.
صدمات شلاقی چه طور درمان میشود؟
زمانی که صدمۀ شلاقی خفیف است، بی حرکت ماندن گردن توصیه نمیشود، بهتر است فعالیت های عادی روزانه پیگیری شود به شرطی که این فعالیت ها نیازمند حرکات معمول گردن با وسعت و تکراری منطقی باشد.
در موارد جراحت های شدیدتر (دردهای شدید و طولانی مدت با ایجاد محدودیت در حرکات سر)، مشورت با پزشک ضروری است.
آزمایش های بالینی و لمس ناحیۀ گردنی باعث شناسایی نقاط دردناک، انعطاف ناپذیری و حتی ناهنجاری میشود.
در کنار داروها، درمان بر پایۀ مسکن ها، ضد التهاب ها و یا شل کننده های عضلانی انجام میگیرد.
در نهایت بهره بردن از روش های روان درمانی و درمان های رفتار گرا نیز نتایج سودمندی به نمایش گذاشته اند.
باید توجه داشته باشید که استراحت دادن گردن به کمک وسایل کمکی و پروتز چندان مقبول نیست. چه بسا بی فایده هم خواهد بود. بالعکس، دنبال کردن حرکات در زندگی عادی و روزانه باعث ادامۀ نیاز به گردن و همچنین آسان شدن درمان میگردد، البته واضح است که این امر در مواردی صدق میکند که آسیب گردنی خیلی شدید و جدی نباشد.
منبع:salamat.ir

بهترین روش برای سرشار کردن تغذیه از آهن خوردن پودینگ سیاه است، که اگر هر 15 روز یک بار خورده شود، ایده آل است.
خستگی، رنگ پریدگی، کاهش اشتها، سر درد و... اگر این علائم را در خود میبیند، احتمالاً کمبود آهن دارید. کمبود آهن یا کم خونی بسیار رایج است؛ خصوصاً در بین زنان جوان به خاطر قاعدگی ماهیانه شان (آهن به وسیلۀ خون جابهجا میشود) و تغذیه ای با حداقل میزان گوشت قرمز شدت بیشتری دارد. بیش از 10% زنان فرانسوی از کم خونی رنج میبرند.
برای افزایش میزان آهن تغذیه مان، چه بخوریم؟
پودینگ سیاه تنها منبع تأمین آهن نیست. مطمئناً، تغذیه ای سرشار از آهن مد نظر ماست که متنوع و شامل انواع خوراکی ها باشد که بتواند نیازهای روزانۀ ما به آهن را تأمین کند.
با این حال، حواستان باشد که اضافه کردن مواد غذایی سرشار از آهن برای رفع نیاز بدن به این عنصر کافی نیست بلکه باید خوراکی هایی را که به جذب آهن کمک میکنند را نیز به تغذیه تان اضافه کنید. به بیان دیگر، باید بین آهن غیر همینیک، که کم یا به سختی جذب میشود و آهن همینیک که به راحتی توسط بدن جذب میشود، تمایز قائل شد.
آهن غیر همینیک در خوراکی هایی با منشأ گیاهی (حبوبات، سویا، غلات، کاکائو، میوه ها و سبزیجات) یافت میشوند که بخش عمده ای از تغذیه ما را در بر میگیرند، در حالی که آهن همینیک در مواد غذایی با منشأ حیوانی (پودینگ سیاه، جگر گوساله، انواع گوشت ها، گوشت پرندگان، ماهی ها و محصولات دریایی) وجود دارد.
به بیان دیگر، برای افزایش دریافت آهن، باید فرآورده های حیوانی را افزایش دهید البته با رعایت تغذیه ای متعادل و سالم.
در واقع، ناگفته پیداست که باید میزان گوشت مصرفی تان از سبزیجات بیشتر باشد. اما، ایده آل ترین وضعیت این است که سبزی ها و نشاسته جات مصرفی تان را با اضافه کردن مقدار اندکی گوشت، ماهی و فرآورده های دریایی تکمیل کنید زیرا این مواد (پروتئین ها) به جذب بهتر آهن غیر همینیک کمک میکنند.
و یک نکتۀ مهم دیگر، خوراکی های سرشار از ویتامین C هم بخورید زیرا این ویتامین به خاطر خاصیتش در افزایش جذب آهن غیر همینیک معروف است.
توجه! چای را با یک فاصلۀ منطقی بعد از غذا بنوشید !
اگر برخی مواد غذایی باعث جذب آهن غیر همینیک توسط بدن میشوند، باید بدانید که برخی دیگر عکس این خاصیت را دارند.
چای از جملۀ این مواد است. به بیان دقیق تر، تانین موجود در چای باعث کاهش جذب آهن هنگام هضم این عنصر میشود.
بنابراین قرار دادن یک فاصلۀ زمانی منطقی بعد از غذا برای نوشیدن چای، از اهمیت ویژه ای برخوردار است، خصوصاً اگر دچار کمبود آهن هستید: پس حداقل یک ساعت قبل و یک ساعت بعد از غذا چای ننوشید. اما صبحانه استثناست و به خاطر منطق های سنتی، نوشیدن چای در این وعدۀ غذایی ایرادی ندارد.
منبع:seemorgh.com

این روزها که در فصل پاییز و بارندگی قرار داریم، امکان خیس شدن کفش ها و نفوذ آب باران به داخل آنها و مرطوب ماندن پاها برای مدت طولانی یا کوتاه وجود دارد...
به طور کلی با مرطوب شدن محیط داخلی کفش، شرایط مناسبی برای ایجاد، رشد و تکثیر قارچ های پوستی به وجود می آید چون قارچ ها به محیط های تاریک و مرطوب علاقه زیادی دارند و گرما هم باعث افزایش رشد آنها می شود.
در ۲ صورت رطوبت داخل کفش ها به وجود می آید؛ تعریق کف پا و نفوذ آب از محیط خارجی به داخل کفش ها. مثلا امکان نفوذ آب باران در روزهای بارانی به داخل کفش ها زیاد است. به همین دلیل به تمام افراد توصیه می شود که در صورت بارش باران، از مسیرهای سقف دار عبور کنند تا آب باران باعث خیس شدن لباس ها یا کفششان نشود.
بهتر است هنگام عبور از خیابان در روزهای بارانی هم از معابر پر از آب نگذرید. مرطوب ماندن پاها داخل کفش باعث پایین آمدن سطح دفاعی پوست پا می شود و همین مساله می تواند احتمال نفوذ قارچ ها به پوست را به حداکثر برساند. این قارچ ها بیشتر در ناحیه بین انگشتان پا عفونت های قارچی را به وجود می آورند. حتی در مواردی، عفونت میکروبی هم روی شقاق ناشی از عفونت قارچی سوار می شود و پا را درگیر سلولیت یا عفونت می کند و این مشکل می تواند فرد را برای دریافت آنتی بیوتیک های وریدی، راهی بیمارستان هم بکند.
مشکل دیگر، احتمال ایجاد آلرژی تماسی است. به عبارت ساده تر، ممکن است پوست پا به جنس چرم یا حتی رنگ کفش حساسیت داشته باشد اما تا زمانی که پاها و محیط داخلی کفش خشکند، این آلرژی خود را نشان نمی دهد و فقط در صورت ایجاد رطوبت، حساسیت تماسی بروز می کند. حالا اگر بنا به هر دلیلی داخل کفش هایتان خیس شد، بهتر است هرچه سریع تر جوراب های خود را درآورید و فضای بین انگشتان پا را با دستمالی نخی یا حوله ای کاملا تمیز، خشک کنید. این کار باعث از بین رفتن شرایط مناسب برای رشد قارچ ها می شود. خشک کردن داخل کفش ها و جوراب ها با قرار دادن آنها در فضای آزاد یا با باد سشوار هم از دیگر روش های پیشنهادی برای رهایی از شر ایجاد قارچ های پوستی است. ضمن اینکه خشک کردن جوراب ها با حرارت زیاد و بسیار داغ اتو هم باکتری های احتمالی موجود در کفش که به آنها منتقل شده است از بین می برد.
منبع:salamat.ir
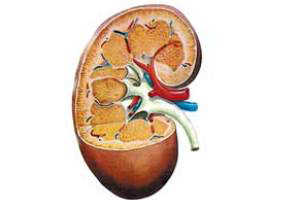
مهم ترین بیماری های کلیوی کدامند، چگونه تشخیص داده میشونند، عوامل خطرزا کدامند؟....
از بین هر 20 فرانسوی، یکی شان کلیه هایی بیمار دارند و خودشان این موضوع را نمیدانند!
نزدیک به سه میلیون فرانسوی از یک بیماری کلیوی رنج میبرند. با این حال، اکثر آنها از این موضوع اطلاع ندارند! در واقع، بیماری های کلیوی قبل از رسیدن به مراحل پیشرفته علائم خاصی از خود نشان نمیدهند. اغلب این بیماری ها دیر تشخیص داده میشوند. حال آنکه، تشخیص زود، میتواند شدت آسیب ها را کم و یا حتی متوقف کند.
کلیه ها: صافی های بدن
کلیه ها ضایعات سمی را که از نابودی سلول های بدن و هضم مواد خوراکی ایجاد میشوند، از بدن خارج میکنند. بریژیت لانز، نفرولوژیست و دبیر کل بنیاد کلیه، میگوید: «سلول های بدن ما برای زنده بودن نیاز به انرژی و مواد مختلف دیگری دارند، که این نیاز توسط مواد غذایی تأمین میشود.
ضایعات تولید شده توسط این مراحل اغلب توسط خون جذب و توسط کلیه ها تصفیه میشود. سپس این سموم وارد ادرار میگردند» .ضمناً، در موارد بیماری های کلیوی، بدن توسط ضایعات خودش، سمی میشود...
کلیه: کارخانۀ تولید هورمون ها
اما نقش کلیه ها فقط به تصفیه کردن خون محدود نمیشود. در واقع، کلیه ها هورمون هم تولید میکنند. بریژیت لانز اضافه میکند: «اولین آنها، رنین است که فشار خون را تنظیم میکند. به همین دلیل است که نارسایی کلیوی مزمن اغلب همراه با پرفشاری خون است!»
ضمناً کلیه ها اریتروپویتین معروف را هم میسازند که به خاطر دوپینگ شناخته شده است... . این هورمون بر ساخت مغز استخوان در تولید گلبول های قرمز خون اثر میگذارد. کمبود این هورمون بر اثر نارسایی کلیوی باعث کم خونی میشود.
در نهایت کلیه ها کالسیتریول هم تولید میکنند، که باعث جذب کلسیم توسط روده میشود. بعد از آغاز یک بیماری کلیوی، کالسیتریول هم کمتر تولید میشود. در صورت کمبود کلسیم، بدن کلسیم مورد نیازش را از استخوان ها برمیدارد که این موضوع باعث شکنندگی اسکلت بدن میشود.
بیماری های کلیوی: دلایل متعدد
بیماری های کلیوی ممکن است در اثر عفونت های میکروب هایی مانند استرپتوکوک ایجاد شوند.
همچنین جذب مواد سمی، خصوصاً برخی داروها، نیز ممکن است کارکرد نامناسب کلیه ها را در پی داشته باشد.
در نهایت، کلیه ها با افزایش سن، کارکرد کمتری دارند... در واقع، از 60 سالگی به بعد، در ازای هر 10 سال، 10% از عملکرد کلیه ها کاسته میشود.
انسداد سرخرگ های کلیوی
یکی از دلایل اصلی نارسایی کلیوی انسداد سرخرگ های کلیه است. بریژیت لانز در این باره اظهار میکند: «از پنجاه سالگی به بعد، دیوارۀ سرخرگ های کلیوی ممکن است ضخیم شود و رسوب کلسترول را در خود به دنبال داشته باشد. این همان ورم وریدی است! عبور خون به سمت کلیه کاهش مییابد. بنابراین بافت کلیوی، کم کم خراب میشود». ا
غلب اوقات، تشخیص زودرس این انسداد به کمک آنژیولاستی قابل درمان است. بیژیت لانز در ادامه توضیح میدهد که: «یک بالون کوچک وارد ناحیۀ منقبض شدۀ سرخرگ میشود و طی سی ثانیه آن را باد میکند. به این ترتیب این ورم از بین میرود و خون میتواند دوباره به شکل طبیعی در رگ به جریان بیافتد. این درمان میتواند باعث بهبود جزئی نارسایی کلیوی گردد.»
دیابت و نارسایی کلیوی
دیابت نیز مسئول یک چهارم موارد نارسایی کلیوی است و این نسبت دائماً در حال افزایش است. بریژیت لانز در این باره هشدار میدهد که: «دیابت اغلب همراه با پرفشاری و البته افزایش بسیار زیاد چربی خون است. این دو عامل، آسیب های کلیوی را با خود به همراه دارند» بازهم زمان اهمیت بالایی مییابد! هر چه دیابت زودتر تشخیص داده و درمان شود، از بین رفتن کلیه نیز کندتر خواهد شد.
کلیه ها: علائم هشدار دهنده
در ابتدای بیماری های کلیوی، اغلب علائم خاصی وجود ندارد. بریژیت لانز اضافه میکند: «نارسایی کلیوی کم کم با خستگی بیش از حد بر اثر انجام یک کار، از دست دادن اشتها و نیاز به دفع ادرار به دفعات هنگام شب، احساس میشود.» به طور کلی عدم کارکرد کلیه ها، در موارد پرفشاری خون، یا بعد از آزمایش ادرار کشف میشود. با پیشرفت درجه و شدت نارسایی کلیوی، پزشکان بر روی آزمایش خون حساب میکنند. اصلی ترین فاکتور کراتینین است، یعنی میزان کراتینین در خون سنجیده میشود.
لانز در این باره توضیح میدهد و میگوید: «کراتنین از نابودی طبیعی سلول های ماهیچه ای در بدن تولید میشود. اگر کلیه ها درست کار نکنند، میزان کراتنین خون افزایش مییابد.»
جلوی وخامت اوضاع را بگیرید
به محض اینکه نارسایی کلیه تشخیص داده شد، برای پیشگیری از وخامت شرایط باید درمان آغاز شود. بریژیت لانز تصریح میکند: به این منظور، «در ابتدا باید فشار خون به وسیلۀ دارو کنترل شود. سپس باید فرد بیمار در روش تغذیه اش تجدید نظر کند. در واقع، تغذیه ای سرشار از پروتئین کار کلیه ها را زیاد میکند و باعث ایجاد ضربه به عملکرد کلیه میگردد.» ضمناً توقف در استعمال دخانیات ضروری است. در واقع، سموم دخانیات روند پیشروی نارسایی کلیوی را سرعت میبخشد.
زمانی که کلیه ها دیگر کار نمیکنند!
به محض اینکه نارسایی کلیوی شدید شود، باید درمان توسط دیالیز را شروع کرد. دیالیز خون را از مسیر یک غشا نیمه نفوذ پذیر تصفیه میکند. در فرانسه، حدود 8000 در سال این درمان را آغاز میکنند و بیش از 35000 نفر به طور مرتب دیالیز میشوند.
بیماران بین همودیالیز و دیالیز پرتیونیل حق انتخاب دارند. در همودیالیز خون از رگ بازو برداشته میشود و به سمت دیالیز شونده، هدایت میگردد. سپس خون تصفیه و به داخل رگ تزریق میگردد. در عوض، در موارد همودیالیز پرتیونیل، دو لیتر از یک محلول به شکم وارد میشود. این محلول پریتوان است، که غشای اندام های شکمی را میپوشاند. این ماده نقش تصفیه کننده را بازی میکند...
پیوند کلیه
درمان سنگین دیالیز برای بسیاری از بیماران سخت است و زندگی را برای آنها طاقت فرسا میکند. بنابراین پیوند کلیه روشی برای درمان است. سابرینای 33 ساله که استاد دانشگاه است اطمینان میدهد و میگوید: «به علت نارسایی کلیه که بر اثر یک بیماری ژنتیکی برایم رخ داد، 12 سال است تحت درمان دیالیز قرار داشتم، سه بار در هفته و هر بار چهر ساعت.
دیالیز یک مشکل جسمی واقعی است، که خستگی شدید و آسیب تدریجی به بقیۀ بدن را به دنبال دارد. در 17 سالگی، شانس دریافت پیوند کلیه را داشتم. این پیوند مانند یک تولد مجدد بود.» پیوند کلیه بین یک گیرندۀ کلیه و اهداکننده ای که دچار مرگ مغزی شده، یا یک اهداکنندۀ زنده (دوقلوها، والدین...) صورت میگیرد. پیوند کلیه بیمار را از دیالیز راحت میکند، اما این به معنای پایان درمان نیست.
چگونه باید از کلیه ها محافظت کرد؟
برخی اصول بسیار ساده به حفظ سلامت کلیه ها کمک میکنند. بریژیت لانز در این باره توصیه هایی دارد: «باید متناسب با نیازتان آب کافی بنوشید (حداقل یک لیتر در روز) و این میزان را برای راحت تر شدن کار کلیه ها به چند مرحله تقسیم کنید. مراقب باشید تا تغذیه ای متعادل داشته باشید تا از افزایش وزن و بالارفتن کلسترول جلوگیری شود.
زیاد نمک استفاده نکنید زیرا مصرف زیاد نمک باعث پرفشاری خون میشود.» از هر گونه خوددرمانی بپرهیزید. در واقع، مسکن های غیراستروئیدی که شامل آسپرین هم میشوند، میتوانند کلیه ها را سمی کنند. این مورد دربارۀ مسکن هایی مانند پاراستامول، اگر به میزان زیاد و به مدت طولانی مصرف شوند، نیز صدق میکند. لانز در این رابطه میگوید: «در رابطه با مصرف بیش از حد مسهل ها یا مدررها و مصرف محصولاتی که ترکیبات آنها برای تان شناخته شده نیست مانند برخی گیاهان چینی، مراقب باشید. در پایان، حواس تان به رژیم های غذایی پرپروتئین هم باشد، این دسته از خوراکی ها، کلیه ها را خسته میکنند!»
کلیه ها گران بها هستند، به خاطر آنها تغذیۀ مناسبی داشته باشیم...
تشخیص بیماری
از آنجایی که آغاز بیماری فاقد علامت است، باید به فکر تشخیص بیماری باشید تا بتوان جلوی وخامت آن را گرفت. افراد در معرض خطر حتما باید با پزشک شان صحبت کنند! افراد در معرض خطر یعنی اشخاص بالای 50 سال، کسانی که فشار خون شان بالاست، افراد خیلی چاق، مبتلایان به دیابت، سیگاری ها و کسانی که سابقۀ فامیلی بیماری های مجاری ادرار یا بیماری کلیوی را دارند.
منبع:salamat.ir
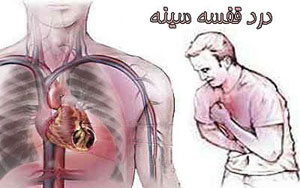
حمله قلبی یک باره اتفاق نمی افتد، بلکه همراه با علایم متعددی است که طی روزها و هفته ها خود را نشان می دهد اما اغلب افراد به آن بی توجهند. علایم حمله قلبی مختلف و در زنان و مردان متفاوت است.
بررسی ها نشان می دهد ۹۵ درصد زنانی که دچار حمله شده بودند، هفته ها و ماه ها قبل از آن علایمی غیر از درد قفسه سینه را تجربه کرده بودند. برای به دست آوردن آگاهی بیشتر درباره علایم حمله قلبی، این مطلب مطالعه کنید.
▪ سوءهاضمه یا حالت تهوع:
این نشانه یکی از علایمی است که به آن توجه نمی شود. علایم می تواند شامل سوءهاضمه خفیف، حالت تهوع شدید، درد و استفراغ باشد. برخی افراد در قسمت بالای شکم احساس درد می کنند. زنان و افراد مسن بالای ۶۰ سال به احتمال زیاد این علایم را تجربه می کنند بی آن که بدانند این علایم با بیماری های قلبی مرتبط است. البته اغلب موارد درد شکم و حالت تهوع با حمله قلبی ارتباط ندارد و در صورتی نگران کننده است که ناگهانی و بدون دلیل ظاهر شود.
▪ درد فک، گوش، گردن و شانه:
بی حسی در شانه و دست نشانه حمله قلبی است اما بیشتر مردم این نوع علایم را تجربه نمی کنند. به جای آن در قسمت گردن یا شانه یا از فک به بالا تا ناحیه گوش درد دارند. برخی نیز از درد بین استخوان کتف شاکی هستند. از آن جا که این درد موقتی است اغلب به فراموشی سپرده می شود.
▪ خستگی مفرط:
خستگی مفرط و ادامه دار که برای چندین روز باقی می ماند، علامت دیگر حمله قلبی است. طی بررسی ۷۰ درصد زنان داوطلب خستگی مفرط چند هفته و یا چند ماه قبل از حمله را گزارش کردند.
منظور از خستگی مفرط، خستگی است که مانع از بلند شدن فرد از رختخواب می شود. اگر فرد فعالی هستید و ناگهانی دچار خستگی مفرط شده اید، با پزشک خود مشورت کنید.
▪ کمبود نفس و سرگیجه:
نرسیدن خون کافی به قلب یعنی نرسیدن اکسیژن کافی به قلب که این امر باعث کمبود نفس و سرگیجه می شود.
▪ ورم و درد پا:
هنگامی که عضله قلب درست عمل نمی کند، فضولات از طریق خون از بافت ها حمل نمی شود و در نتیجه باعث ورم می شود. ورم ابتدا در کف پا و قوزک آغاز می شود. علاوه بر آن هنگامی که خون کافی به بافت ها نمی رسد، درد ایجاد می شود.
▪ خواب آلودگی، بی خوابی و اضطراب:
افرادی که با حمله قلبی رو به رو شده بودند یک ماه یا چند هفته قبل از حمله به طور نامعلوم دچار کم خوابی شده بودند.
▪ علایم مشابه آنفلوآنزا:
عرق کردن، احساس سبکی در سر، خستگی مفرط و ضعف علایم آنفلوآنزا نیست بلکه ممکن است علایم یک حمله قلبی باشد. علایم حاد مشابه آنفلوآنزا بدون تب و سرفه حاد ممکن است علایم حمله قلبی باشد.
▪ ضربان تند و نامنظم قلب:
در این مواقع احساسی که به فرد دست می دهد، این است که گویی با سرعت دویده است. برخی این حالت را با حمله عصبی اشتباه می کنند.
اگر بدون آن که کار سنگینی انجام داده اید دچار ضربان تند و نامنظم قلب شده اید، حتما به پزشک مراجعه کنید.
منبع:khorasannews.com

اگر از ما بپرسند علت زخم معده و اثنی عشر چیست، ممکن است به عادت های غذایی مانند مصرف غذاهای ادویه دار، قهوه یا الکل اشاره کنیم. اما با وجود تعجب بسیار، باید گفت آنچه می خوریم و می نوشیم نقش اصلی را در ایجاد زخم ندارد. به عبارت دیگر باید نگرش جدیدی نسبت به زخم های گوارشی پیدا کنید.
زخم گوارشی یا به زبان علمی «اولسر پپتیک» قرن هاست که انسان را گرفتار کرده و علت دقیق آن نیز تا چند وقت پیش نامعلوم بود. در دهه ۱۹۴۰ دکتر «ای استون فریدبرگ» از دانشکده پزشکی هاروارد باکتری مارپیچ غیرمعمولی را در معده افراد مبتلا به «اولسر پپتیک» یافت.
او این فرض را مطرح کرد که این باکتری ممکن است مسوول ایجاد زخم گوارشی باشد، اما از آنجایی که گروه تحقیقاتی او نتوانستند این باکتری را در آزمایشگاه کشت دهند، پژوهش در این زمینه را کنار گذاشت.پزشکان به درمان بیماران با تغییرات رژیم غذایی، آنتی اسید و عمل های جراحی برای چهل سال بعد ادامه دادند.
اما در اوایل دهه ۱۹۸۰ دو پزشک استرالیایی به نام های دکتر «بری مارشال» و دکتر «جی رابین وارن» کشف کردند که چگونه این باکتری را در آزمایشگاه کشت دهند. سپس آنها سعی کردند حیوانات آزمایشگاهی را با این باکتری آلوده کنند.این کار یک شیوه متعارف در پژوهش های میکروب شناسی است، اما آنها در این کار ناموفق بودند زیرا این باکتری که اکنون «هلیکوباکتر پیلوری» نامیده می شود، تنها انسان ها را آلوده می کرد.
دکتر «مارشال» پس از دو سال ناکامی علمی، گام نهایی را با نوشیدن ظرفی از مایع حاوی یک میلیارد باکتری برداشت. یک هفته بعد او دچار علائم ناراحتی معده شد و ۱۰ روز بعد آندوسکوپی معده او نشان داد که بافت معده او به واقع ملتهب است و «هلیکوباکتر پیلوری» در آن جایگزین شده است. خوشبختانه دکتر «مارشال» کاملاً بهبود پیدا کرد و به پژوهش هایش ادامه داد و هر دو محقق زنده و سرحال باقی ماندند تا در ۳ اکتبر سال ۲۰۰۵ به خاطر پژوهش راهگشایشان جایزه نوبل در فیزیولوژی یا پزشکی را دریافت کردند.
● ملاقات با میکروب زخم آفرین
معده شما یکی از بهترین جاها برای رشد یک میکروب است. در واقع «هلیکوباکتر پیلوری» تنها باکتری است که می تواند در معده زنده بماند و رشد کند.
این باکتری بقای خود را مدیون خواص متعددی است که توضیح دهنده قدرت سازگاری منحصر به فرد آن است؛ اول اینکه این میکروب به مقدار کمی اکسیژن برای ادامه حیات نیاز دارد، یعنی حدود یک پنجم مقداری که انسان ها به آنها نیاز دارند، دوم اینکه شکل مارپیچی آن به این باکتری اجازه می دهد در میان لایه مخاطی پوشاننده پوشش معده خود را وارد کند، سوم اینکه این باکتری حداکثر هفت پروتئین شلاق مانند دارد که از انتهای باکتری بیرون زده اند و آن را درون لایه مخاطی حرکت می دهند و چهارم اینکه این باکتری دارای گیرنده های مخصوصی است که به آن امکان می دهد راه خود را در میان مخاط بگشاید و به سلول های پوشش معده بچسبد.
«هلیکوباکتر پیلوری» یک خاصیت دیگر هم دارد که از همه مهم تر است. این باکتری می تواند مولکول های «اوره» (ماده شیمیایی که در بافت ها و مایعات بدنی انسان وجود دارد) را تجزیه کند. این فرآیند باعث ایجاد آمونیاک و دی اکسید کربن می شود و که غلاف ابرمانندی در اطراف باکتری به وجود می آورد و اسید معده که باکتری های معمولی را می کشد، از آن حفاظت می کند. این توانایی برای شکستن اوره امتیاز بزرگی برای «هلیکوباکتر پیلوری» است. اما پزشکان این خاصیت را به امتیازی برای خودشان بدل کرده اند به این ترتیب که با «آزمون تنفسی اوره» وجود عفونت با این باکتری را تشخیص می دهند.
● چه کسی هلیکوباکتر می گیرد؟
بر اساس بهترین تخمین ها حدود نیمی از جمعیت جهان به «هلیکوباکتر پیلوری» آلوده هستند و این میزان شیوع، آن را شایع ترین عفونت باکتریایی در انسان ها می سازد. از آنجایی که این ارگانیسم تنها از طریق آب و غذایی که با مواد مدفوعی عفونی انسان آلوده شده باشند، منتقل می شود، عفونت با «هلیکوباکتر پیلوری» بیش از همه در مناطقی شایع است که ازدحام جمعیت، بهداشت نامناسب و عدم رعایت کافی نظافت وجود داشته باشد. در کشورهای رو به توسعه شیوع عفونت با این باکتری به ۸۰ درصد می رسد. میزان عفونت با این باکتری در یک کشور بر حسب سن و وضعیت اجتماعی- اقتصادی متفاوت است. در امریکا حداکثر ۵۰ درصد از افراد سالمند دارای این باکتری هستند که در دوران کودکی شان که زندگی سخت تر بود، این باکتری را کسب کرده اند. اما تنها ۲۰ درصد کودکان کم سن در حال حاضر این باکتری را دارند.
● هلیکوباکتر چگونه آسیب می رساند؟
«هلیکوباکتر پیلوری» بر خلاف باکتری های استرپتوکوک و استافیلوکوک که روی پوست یا در گلو قرار دارند (بدون اینکه التهابی ایجاد کنند) همیشه باعث التهاب می شود و در این مورد التهاب معده یا «گاستریت» به وجود می آید.
این باکتری انواع مختلفی از سموم را ایجاد می کند که گلبول های سفید را تحریک می کند تا پروتئین های کوچکی (سایتوکاین ها) را تولید کنند. این مواد به نوبه خود چرخه التهاب را بیشتر تشدید می کنند. سویه هایی از هلیکوباکتر که حاوی یک ژن خاص به نام cagA است، بیشتر از همه آسیب رسان هستند.
با این حال حتی این گونه ها نیز از پوشش معده به سایر نقاط بدن گسترش پیدا نمی کنند.گرچه هر کسی که «هلیکوباکتر پیلوری» داشته باشد، دست کم درجاتی از گاستریت را دارد، ولی اکثریت این افراد بدون علامت هستند و حالشان خوب باقی می ماند. اما حداکثر ۳ درصد افراد مبتلا به «هلیکوباکتر پیلوری» دچار زخم پپتیک در معده یا دوازدهه (بخشی از روده که درست پس از معده قرار دارد) و درصد بسیار کمتری از آنها دچار سرطان معده یا نوعی «سرطان لنفاوی (لنفوم) با درجه پایین» به نام MALT می شوند.
سیگار کشیدن خطر زخم های گوارشی و سرطان های مربوط به «هلیکوباکتر پیلوری» را افزایش می دهد و همچنین درمان آنتی بیوتیکی این عفونت را مشکل تر می کند. رژیم غذایی حاوی مقدار زیاد نمک، غذاهای دودداده شده و غذاهای کنسرو شده خطر سرطان معده را می افزایند و بالعکس غذاهایی که حاوی ویتامین ها و سایر مواد آنتی اکسیدان هستند، ظاهراً این خطر را می کاهند. از آنجایی که «هلیکوباکتر پیلوری» شایع است، تعجب آور نیست که پزشکان آن را مسوول بسیاری از بیماری های دیگر هم بدانند.
عفونت با «هلیکوباکتر پیلوری» پس از سال ها ممکن است به «گاستریت آتروفیک» بینجامد؛ عارضه یی که در آن پوشش درونی معده نازک می شود و مقدار کافی اسید تولید نمی کند تا ویتامین B۱۲ را از غذا آزاد کند.
بحث برانگیزتر ارتباط احتمالی بین «هلیکوباکتر پیلوری» و سوء هاضمه بدون زخم یا non-ulcer dyspepsia است، نامی پر طول و تفصیل که برای بیماران علائمی شبیه زخم گوارشی تولید می کند (مثلاً درد در قسمت فوقانی شکم، پری زودرس، آروغ زدن و تهوع) بدون اینکه زخمی وجود داشته باشد.
در حال حاضر بیشتر شواهد حاکی از آن است که درمان «هلیکوباکتر پیلوری» این علائم را در این گروه از بیماران تخفیف نمی دهد، در حالی که درمان در رفع علائم افراد دارای علائم مربوط به زخم واقعی بسیار موثر است.
پزشکان توافق دارند که «هلیکوباکتر پیلوری» در ایجاد «بیماری ریفلاکس معدی-روده یی» (GERD) بازگشت محتویات اسیدی معده به داخل مری که باعث سوزش سر دل می شود، نقشی ندارد - برعکس، اختلاف نظر در اینجا در این باره است که آیا «هلیکوباکتر پیلوری» ممکن است در واقع با کاهش اسید معده در مقابل GERD محافظت ایجاد کند.برخی شواهد همچنین «هلیکوباکتر پیلوری» را به سایر بیماری ها از کم خونی و فقر آهن گرفته تا مشکلات پوستی و خونی، میزان پایین کلسترول خوب HDL خون و تصلب شرایین ارتباط داده اند. پژوهش های بیشتری مورد نیاز است تا تعیین کند آیا این ارتباط ها واقعاً وجود دارند یا نه.
● تشخیص
آسان ترین راه تشخیص «هلیکوباکتر پیلوری» انجام یک آزمایش خونی است که می تواند پادتن ها یا آنتی بادی هایی را شناسایی کند که در پاسخ به عفونت تشکیل می شوند.
به رغم آسانی انجام آزمایش خون، این شیوه دارای دو محدودیت است؛ اول اینکه نمی تواند میان یک عفونت فعال که باعث بیماری می شود و یک عفونت نهفته که علائمی ایجاد نمی کند، تفاوتی قائل شود و دوم اینکه آزمایش خون نمی تواند بگوید که آیا درمان باعث معالجه بیماری و ریشه کنی باکتری شده است یا نه، چرا که پادتن های ضدباکتری مدت ها پس از نابودی آن در خون باقی می مانند.با این وجود اگر میزان پادتن قبل از درمان بسیار بالا باشد، نشان دهنده عفونت فعال است، در حالی که کاهش شدید پس از درمان بیانگر موفقیت آن است.
دو آزمایش غیرتهاجمی دیگر به پزشکان امکان می دهد که عفونت فعال با «هلیکوباکتر پیلوری» را تشخیص دهند و با دقت بسیار معالجه بیماری را ارزیابی کنند.آزمون جدیدتر میزان پروتئین های باکتری را در نمونه مدفوع شناسایی می کند. حدود ۹۴ درصد بیماران دارای عفونت فعال «هلیکوباکتر پیلوری» آزمایش مدفوع مثبت است و اگر درمان موفقیت آمیز باشد، نتیجه آزمایش تقریباً همه این افراد یک تا چهار هفته پس از درمان منفی می شود.
آزمون قدیمی تر بر توانایی «هلیکوباکتر پیلوری» در تجزیه اوره متکی است.
«آزمایش تنفسی اوره» یک شیوه سریع، دقیق و ایمن برای شناسایی «هلیکوباکتر پیلوری» است و از آنجایی که تنها باکتری های فعال را شناسایی می کند، می تواند برای آزمایش معالجه باکتری به کار رود.اغلب بیمارانی که گمان می رود «هلیکوباکتر پیلوری» داشته باشند، می توانند با یکی از این سه آزمایش غیرتهاجمی تشخیص داده شوند. اما قدیمی ترین آزمایش برای «هلیکوباکتر پیلوری» یک شیوه تهاجمی است که استاندارد طلایی باقی می ماند.
در واقع آندوسکوپی برای مستند ساختن عفونت خودالقاشده دکتر «مارشال» در سال ۱۹۸۴ مورد استفاده قرار گرفت.همه بیمارانی که در معرض خطر سرطان معده هستند، باید تحت آندوسکوپی قرار گیرند؛ علائم هشداردهنده یی که نیاز به آندوسکوپی را مطرح می کنند در ادامه فهرست شده اند.پیش از آندوسکوپی به بیمار یک داروی مسکن داده می شود و یک ماده بی حسی به گلوی او اسپری می شود. سپس پزشکان لوله فیبر نوری آندوسکوپ را از طریق دهان به معده می فرستند. آنها پوشش معده را بررسی می کنند و بیوپسی یا تکه برداری انجام می دهند.
برای تشخیص سریع می توان نمونه بافت معده را از لحاظ وجود آنزیم «هلیکوباکتر پیلوری» که اوره را تجزیه می کند، مورد آزمایش قرار داد.متخصصان آسیب شناسی با استفاده از میکروسکوپ و رنگ آمیزی های مخصوص می توانند خود باکتری را نیز در مخاط معده ببینند و آن را از لحاظ حساسیت به انواع پادتن ها مورد آزمایش قرار دهند.
● درمان
وقتی صحبت عفونت می شود، همه به یاد آنتی بیوتیک و علاج فوری می افتند. این شیوه برای بسیاری از باکتری ها موثر است، اما نه برای «هلیکوباکتر پیلوری» که توانایی غریبی برای مقاوم شدن به آنتی بیوتیک ها دارد. خوشبختانه پزشکان می توانند با استفاده از درمان ترکیبی آنتی بیوتیک بر این مشکل فائق آیند.بسیاری از برنامه های درمانی در دسترس هستند؛ در همه آنها ترکیبی از دست کم دو آنتی بیوتیک به علاوه یک یا چند داروی خنثی کننده اسید به کار می روند. برخی از داروهایی که معمولاً مورد استفاده هستند، اینها هستند؛
آموکسی سیلین؛ این داروی مشتق از پنی سیلین نسبت به داروهای مشابه موثرتر است زیرا به داخل شیره معده ترشح می شود. این دارو معمولاً با دوز ۱۰۰۰ میلی گرم و دو بار در روز تجویز می شود. عوارض جانبی عمده آن دانه های پوستی و اسهال هستند.
کلاریترومایسین؛ این عضو خانواده اریترومایسین یکی از موثرترین داروها برای «هلیکوباکتر پیلوری» است و معمولاً با دوز ۵۰۰ میلی گرم و دو بار در روز تجویز می شود. عوارض جانبی عمده این دارو مزه ناخوشایند در دهان، تهوع و اسهال است. این دارو گران هم است.
مترونیدازول؛ این دارو که زمانی همیشه بر «هلیکوباکتر پیلوری» موثر واقع می شد، اکنون با بروز مقاومت میکروبی روبه رو شده است و بنابراین پزشکان آن را تنها برای بیمارانی که نمی توانند آموکسی سیلین مصرف کنند، به کار می برند. دوز معمول این دارو برای هلیکوباکتر پیلوری ۵۰۰ میلی گرم و دو بار در روز است. عارضه جانبی عمده این دارو مزه غیرطبیعی در دهان، تهوع و بی اشتهایی، سردرد و در موارد نادری تحریک اعصاب است.
تتراسیکلین؛ معمولاً با دوز ۵۰۰ میلی گرم و چهار بار در روز تجویز می شود. تتراسیکلین بیش از همه در ترکیب با سایر داروها برای بیمارانی که درمان های خط اول در آنها موثر نبوده است به کار می رود. عوارض جانبی عمده این دارو شامل دانه های پوستی، حساسیت به نور خورشید و اسهال است.
اومپرازول؛ این دارو اولین دارو از رده داروهای «مهارکننده پمپ پروتون» بود و به میزان قابل توجهی از ترشح اسید معده می کاهد ولی اثر مستقیمی بر هلیکوباکتر ندارد، گرچه اثربخشی آنتی بیوتیک ها را می افزاید. دوز معمول این دارو برای «هلیکوباکتر پیلوری» ۲۰ میلی گرم در روز حین درمان آنتی بیوتیکی است. عارضه جانبی آن گاهگاهی سرگیجه است. بسیاری از داروهای مهارکننده پمپ پروتون در دسترس هستند و می توان آنها را جایگزین اومپرازول کرد.
بیسموت ساب سالیسیلات؛ گرچه بیسموت یک آنتی بیوتیک نیست، اما می تواند هلیکوباکتر پیلوری را در معده از بین ببرد. این دارو همیشه با دو آنتی بیوتیک همراه می شود و دوز معمول آن دو قرص و چهار بار در روز است. تنها عارضه جانبی رایج سیاه شدن مدفوع است.
رانیتیدین بیسموت سیترات؛ در این داروی جدید رانیتیدین را که سال ها برای کاهش ترشح اسید معده به کار می رفت با بیسموت که دارای خواص ضدباکتری است، ترکیب می کنند. این دارو به تنهایی نمی تواند هلیکوباکتر را ریشه کن کند. اغلب بیماران به دوز ۴۰۰ میلی گرم و دو بار در روز دارو به همراه سایر داروها به خوبی پاسخ می دهند.رژیم های درمانی بسیاری در دسترس هستند؛ این رژیم ها ایمن و موثر هستند، اما مشکل گرانی نسبی آنها و ناخوشایند بودن تحمل دوره درمان طولانی است. تا همین اواخر برنامه های ۱۰ تا ۱۴ روزه شیوه استاندارد بودند، اما اکنون بسیاری از پزشکان رژیم های درمانی ۷ روزه را ترجیح می دهند.
رایج ترین رژیم درمانی تجویز آموکسی سیلین، کلاریترومایسین و اومپرازول برای ۷ تا ۱۴ روز است. در یک ترکیب رایج دیگر تنها مترونیدازول به جای آموکسی سیلین تجویز می شود. یک رویکرد دیگر تجویز تتراسیکلین، مترونیدازول، بیسموت و اومپرازول برای دو هفته است. البته رژیم های درمانی متعدد دیگری نیز به وسیله متخصصان پیشنهاد شده اند.شواهد نشان می دهند که «هلیکوباکتر پیلوری» برای هزاران سال همزیست انسان ها بوده است، اما پزشکان تازه به حضور آن پی برده اند.
منبع:elham54.blogfa.com
مسئله صدای شکم مدتهاست که برای ما ناشناخته مانده است. مشکل اصلی اینجاست که این صدا در بسیاری اوقات باعث خجالت ما هستند. اما واقعا چه چیز باعث می شود که معده به این صورت فریاد بزند؟ و آیا راهی برای پیشگیری از آن وجود دارد؟
گرسنگی یکی از دلایل اصلی این صداها است. وقتی برای حدود ۲ ساعت چیزی نخورده باشید، اعصابی که در دیواره معده وجود دارند، باعث افزایش هورمون گرسنگی شده و خالی بودن معده را به مغز اطلاع می دهند. علاوه بر گرسنگی، پایین بودن قند خون نیز می تواند منجر به این شود که مغز مطلع شده و برای حل مشکل، هورمون orexin را آزاد کند. این هورمون به معده می گوید الان ممکن است زمانی مناسب برای رفع گرسنگی باشد.
هیپوتالاموس، که مسئول هماهنگی دستورهای بدن -مثل کنترل کردن گرسنگی- است، از بین فرمانها یکی را انتخاب می کند. در ابتدا این هورمون باعث می شود که ماهیچه های نرم شکم، منقبض شوند. اسیدها و بقیه مایعاتی که باعث هضم غذا می شوند، در معده و روده افزایش می یابد و فضا را برای غذای بعدی آماده می کند. انقباض به صورت دایره ای شکل در معده انجام می شود و ارتعاشاتی را تولید می کند که باعث تولید صدا می گردد. صدای معده تا ۲۰ دقیقه طول می کشد و هر یک یا دو ساعت ادامه پیدا می کند تا شما غذا بخورید.
اما صدای معده تنها در اوقاتی که گرسنه هستید، اتفاق نمی افتد حتی وقتی که غذا میل کرده اید هم اتفاق می افتد. ماهیچه های منقبض کننده معده و روده کوچک نیز مسئول مخلوط کردن غذا با گاز و مایعات هستند. این انقباضات باعث می شود که غذا، گاز و مایعات فشرده شده و باعث لرزش ماهیچه های معده شده و صدای معده را منجر شوند.
خبر بد این است که هنوز راهی کاربردی برای ساکت کردن آن وجود ندارد. چه گرسنه باشید چه نباشید باید با این صدا کنار بیایید!
منبع:salemzi.com

سرما خوردگی مجموعه ای از علائم خفیف است. و ویژگی آن این است که مانند اغلب بیماری های ویروسی، خودبهخود و با گذشت چند روز درمان میشود...
اما بعد از تئوری پردازی، در عمل چه باید کرد؟ چگونه میتوان به طبیعی ترین روش ممکن، دورۀ سرماخوردگی را کوتاه کرد؟
درمان طبیعی سرماخوردگی
از آنجایی که سرماخوردگی خودبهخود بهبود مییابد، از مصرف بی رویۀ داروهایی مانند قرص ها، کپسول ها، شربت و قرص های مکیدنی خودداری کنید. آنها بی فایده و حتی در مواقعی خطرناک اند. برای معالجۀ عطسه، آبریزش بینی، سرفه، گلودرد، خستگی، تب بالا، دردهای عضلانی و سردرد، از درمان های طبیعی بهره ببرید. طبق اصول بهداشتی باید: دست های تان را به طور مرتب، بعد از هر بار پاک کردن بینی (با یک دستمال یک بار مصرف) با آب ولرم و صابون بشویید. از دست زدن به بینی و چشم های تان خودداری کنید. زیاد مایعات بنوشید.
این مایعات، علاوه بر آب، شامل جوشانده ها و آبمیوه ها هم میشوند. هدف از آب رسانی، سیال کردن مخاط ها از منبع بینی و گلوی تان و همچنین کمک به تخلیۀ آنهاست. قطعاً، اگر تب تان بالاست باید مایعات بیشتری بنوشید. مایعات داغ (مانند چای و سوپ) امتیاز دیگری هم دارند و آن تسکین دردهای گلو و از بین بردن احتقاق بینی شماست. مخاز بینی تان را با استفاده از سُرم فیزیولوژیک یا آب دریا مرطوب کنید.
سیگار نکشید. تنفس دود سیگار دیگران نیز علائم سرماخوردگی را تشدید میکند. الکل ننوشید. حتی نوشیدن مقدار اندکی الکل هم ممنوع است. الکل بدن را بیهوه خسته میکند و خواب را از بین میبرد، حتی اگر به خواب رفتن را راحت کند. تا جایی که میتوانید، استراحت کنید. اگر لازم بود، بعد از ظهر هم چرتی بزنید. برای از بین بردن تب، پاراستامول بخورید. در گیاه درمانی، جوشاندۀ اکیناسه باعث تسکین سرماخوردگی میگردد. این گیاه خاصیت تحریک سیستم ایمنی را دارد. بررسی کنید که آیا محل زندگی، خصوصاً اتاق تان و محل کارتان رطوبت کافی دارد یا نه! در صورت لزوم، یک ظرف آب روی رادیاتور محل مورد نظر بگذارید.
چه زمانی مراجعه به پزشک الزامی است؟
به ندرت پیش میآید که مجبور شویم برای سرماخوردگی به پزشک مراجعه کنیم، مگر در صورت مشاهدۀ این علائم: سرماخوردگی تان بیش از 10 روز طول بکشد؛ گوش درد داشته باشید یا ترشح چرک از گوش تان را مشاهده کنید؛ دردی شدید در ناحیۀ صورت یا پیشانی احساس کنید؛ تب تان بالاتر از 39 درجه باشد، سرفه های تان ادامه داشته باشد؛ تنفس تان همراه با صدایی مانند فس فس باشد؛ حالات تان خیلی عیرطبیعی باشد و فعالیت های روزانه تان کم شود؛ علائم سرماخوردگی تان شبیه به علائم آنفولانزا گردد.
و اگر آنفولانزا باشد؟
ممکن است علائم آنفولانزا شبیه به سرماخوردگی باشد، با این حال یک ویژگی مهم را دارد: علائم آنفولانزا بسیار سخت و شدید ظاهر میشوند. از سوی دیگر، هنگام آنفولانزا تب بالاتر از حد معمول یک بیماری عادی است و ضعف و سستی زیادی ایجاد میکند.
در این شرایط، باید خیلی سریع عمل کرد: ظرف 12 تا 24 ساعت بعد از مشاهدۀ اولین علائم به پزشک تان مراجعه کنید (این زمان را بیش از 48 ساعت به تأخیر نیندازید). همچنین میتوانید از درمان ضد ویروسی بهره ببرید که جلوی پیشرفت آنفولانزا را میگیرد یا علائم آن را به میزان قابل توجهی کم میکند.
منبع:seemorgh.com

علایم اولیه بیماری ام.اس چیست
بیماري ام.اس يا اسكلروز چندگانه يك اختلال در سيستم ايمني خودكار بدن است كه ميتواند منجر به فلج شديد شود. اختلال سيستم ايمني خودكار وضعيتي است كه در آن بدن آنتيباديهايي را توليد ميكند كه به بافتهاي خودش حمله ميكنند. در بدن افراد مبتلا به اين بيماري آنتيباديهايي توليد ميشود كه به ماده سفيد مغز و نخاع حملهور ميشوند. در بيماري ام.اس ميلين يا پوشش رشتههاي عصبي در مغز و نخاع ملتهب ميشود و اين التهاب باعث آسيب ميلين شده و سيگنالهاي عصبي نميتوانند در طول رشتههاي عصبي حركت كنند.
علايم اين بيماري متفاوت است و بستگي به اين دارد كه كدام بخش از اعصاب آسيب ببينند.
علايم اوليه اين بيماري بسيار خفيف بوده و عبارتند از: سرگيجه و عدم تعادل، خستگي، ضعف دست و پا، التهاب اعصاب چشمي، بي حسي يا سوزش موضعي، درد شديد در ناحيه صورت، نقص در بينايي شامل تار شدن و يا دو بيني است.
با پيشرفت بيماري ساير علايم نيز بروز ميكنند كه از آن جمله ميتوان به مشكلات روده و مثانه، دردهاي مزمن مانند درد كمر و ماهيچهها، افسردگي، اسپاسم يا گرفتگي ماهيچهها كه ممكن است بسيار دردناك باشد، فلج، ناتواني جنسي، صحبت كردن به طور نامفهوم، مشكل در بلع، مشكل در تفكر و عملكرد حافظه، از دست دادن بينايي و نابينايي كامل اشاره كرد.
در موارد خفيف بيماري ممكن است علايم به قدري ضعيف و ناچيز باشند كه حتي نتوان وجود بيماري را تشخيص داد و وقتي بيماري پيشرفت كرده و شدت مييابد، فرد كاملا فلج ميشود.
بيمار توانايي راه رفتن را از دست داده و حتي نميتواند از خود مراقبت كند.
علت دقيق بروز اين بيماري هنوز مشخص نيست.
4 فرضيه علمي اصلي درباره علت اين بيماري وجود دارد؛
1- شرايط جوي در سراسر جهان: براساس اين فرضيه به نظر ميرسد كه ابتلا به ام اس در ميان ساكنان نواحي اطراف مدار چهلم نيم كرههاي شمالي و جنوبي كره زمين شايعتر است.
فردي كه در يكي از اين مناطق متولد شده و پيش از رسيدن به سن نوجواني به منطقه ديگر منتقل ميشود، تا حدودي در معرض ابتلا به اين بيماري قرار ميگيرند.
2- ژنتيك: ابتلاي والدين يا يكي از نزديكان به اين بيماري خطر ابتلا به ام.اس را در فرد افزايش ميدهد.
3- عامل ايمني: به طور كلي اين امر پذيرفته شده است كه بيماري اماس نوعي اختلال در سيستم ايمني خودكار است.
4- عامل ويروسي: اين احتمال وجود دارد كه يك عامل ويروسي در بروز ام اس نقش داشته باشد.
برخي عصبشناسان معتقدند كه ام اس به دليل تولد يك فرد با نقص ژنتيكي بروز ميكند، چرا كه نميتواند با يك عامل محيط زيستي سازگاري داشته باشد.
وقتي فرد مزبور با آن عامل تماس پيدا كند، سيستم خودكار ايمني واكنش نشان داده و منجر به بروز بيماري ميشود.
هنوز براي اين بيماري هيچ راه مشخصي براي پيشگيري شناخته نشده است و در مورد تشخيص بيماري نيز لازم به ذكر است كه در حال حاضر هيچ آزمايش خاصي به اين منظور وجود ندارد و معمولا از طريق مراجعه به سابقه پزشكي و آزمايشات فيزيكي فرد مورد آزمايش قرار ميگيرد.
تصاوير MRI معمولا ميتواند آسيب ميلين در بافت مغز را نشان دهد، اما در برخي افراد مبتلا به اين بيماري اين تصاوير كاملا طبيعي هستند و هيچ مشكل يا نارسايي را نشان نميدهند و يكي ديگر از روشهاي تشخيص بيماري آزمايش مايع مغزي نخاعي است.
در درازمدت ميزان فلج و از كار افتادگي اعضا افزايش پيدا ميكند و مرگ افراد مبتلا به اين بيماري عموما در اثر پيچيدگيها و شرايط سخت ناشي از فلج آنهاست.
از شايعترين عوامل مرگ اين بيماران ميتوان به بروز زخمهاي بستري و در نتيجه بروز عفونت، ذاتالريه، آمبولي ريوي، گرفتگي رگهاي تغذيه كننده ريهها توسط لختههاي خوني و خودكشي اشاره كرد.
بيماري ام اس مسري نيست و خطري براي اطرافيان بيمار ندارد، اما ميتواند به طور ژنتيكي اعضاي يك خانواده را تهديد كند.
عملكرد اصلي براي درمان بيماري وجود دارد. اولين مرحله توقف و يا كاهش حملات سيستم ايمني به ميلين رشتههاي اعصاب است.
مرحله دوم بهبود علائم بيماري و كمك به فرد براي بازگشتن به شرايط طبيعي تا حد امكان است.
سيستم ايمني به كمك دارو درمان ميشود.
ساير معالجات شامل مصرف داروهاي ضدافسردگي براي بهبود حالت افسردگي و كاهش خطر خودكشي، مصرف دارو براي كنترل مثانه، مصرف دارو براي رفع گرفتگيهاي عضلاني و مصرف دارو براي بهبود دردهاي عصبي است.
اثرات جانبي اين داروها با توجه به نوع دارويي كه مصرف ميشود، متفاوت است که از مهمترين آنها خواب آلودگي، بهم خوردگي معده و واكنشهاي آلرژيك نسبت به داروها هستند.
از آنجا كه اين بيماري مادام العمر است، كنترل دايمي و معالجه هميشگي بيماري ضروري است.
پيشرفت بيماري در اثر مصرف دارو تا حدودي كندتر ميشود.
همچنين معالجه علايم بيماري ميتواند حالت فلج را كاهش دهد.
منبع :

آیا نمیدانید چه علائم و نشانههایی شك شما در شکستگی را به یقین تبدیل میكند. در این زمان چه میكنید؟
فرض كنید همسر شما برای تعویض لامپ روشنایی سقف به بالای نردبان رفته آن را نصب كرده است اما وقتی قصد پایین آمدن از نردبان را دارد ناگهان یكی از پلههای نردبان شكسته و او به پایین سقوط میكند. دست او بسیار درد میكند و شما را نگران كرده است.
دستش را بررسی میكنید و مشكوك به شكستگی میشوید.
معمولا تشخیص شكستگی توسط افراد غیرمتخصص كار آسانی نیست، اما زمانی كه مشكوك هستید فرض را بر شكستگی بگذارید.
شكستگی یا تركخوردگی بر اثر از بین رفتن تداوم و پیوستگی استخوانهای بدن ایجاد میشود. شكستگی به 2 نوع باز و بسته تقسیم میشود؛ در شكستگی باز، پوست روی قسمت شكسته بر اثر بیرون زدن استخوان یا بر اثر ضربه مستقیم هنگام شكستگی، بریده یا پاره میشود، اما در شكستگی بسته پوست پاره نشده و هیچ زخمی در محل شكستگی دیده نمیشود.
معمولا در شكستگیهای باز، به دلیل وجود زخم خونریزی دهنده احتمال عفونت بسیار زیاد و در مقایسه با شكستگیهای بسته خطرناكترند. در حقیقت مشكل واقعی خود شكستگی نیست بلكه خطری است كه استخوان شكسته برای اعضای حیاتی كنار خود دارد.
به دنبال چه باید بود؟
1 ـ تورم:
این علامت بلافاصله بعد از شكستگی اتفاق میافتد. معمولا در شكستگیها لبههای تیز استخوان شكسته باعث پاره یا بریده شدن قسمتی از بافت و برخی عروق كنار محل آسیب دیده شده و منجر به خونریزی و التهاب ناحیه میشود.
2 ـ تغییر شكل:
معمولا بر اثر بروز شكستگی ممكن است تغییر شكل، كوتاهشدگی یا زاویهدار شدن استخوان در محل آسیب دیده رویت شود. البته در تركخوردگی یا مو برداشتن، بد شكلی قابل رویت نیست. برای بررسی تغییر شكل، عضو آسیبدیده را با عضو سالم طرف دیگر مقایسه كنید.
3 ـ لمس دردناك:
یكی از علائم قابل اعتماد شكستگی به حساب میآید. معمولا حساسیت به درد تنها در محل آسیبدیده وجود دارد و غالبا مصدوم میتواند نقطه درد را با انگشت نشان دهد. برای پیدا كردن محل شكستگی پوشش عضو را كنار بزنید و به آرامی طول استخوان را لمس كنید. نقطهای كه به لمس حساس بود و درد گرفت میتواند محل شكستگی باشد.
4 ـ ناكار شدن عضو آسیبدیده:
اگر عضو شكسته باشد با حركت دردناك میشود. در این زمان مصدوم به دلیل درد زیاد از به كارگیری عضو امتناع ورزیده و عضو در حركت ناتوان میشود. البته توجه داشته باشید، احتمال دارد مصدوم با تحمل درد، عضو را تكان دهد.
5 ـ احساس ساییده شدن دو سر شكسته استخوان:
گاهی مصدوم هنگام بروز شكستگی صدای شكسته شدن استخوان یا در زمان حركت عضو، صدای ساییده شدن دو سر استخوان را احساس میكند. این علامت نشانه حتمی شكستگی است.
6 ـ لمس فاصله بین دو سر استخوان شكسته:
در صورت لمس این فاصله شكستگی محرز است.
7 ـ تغییر رنگ ناحیه آسیبدیده:
معمولا آخرین و دیررسترین علامتی كه نشاندهنده شكستگی است رنگ پریدگی یا كبودی در محل شكستگی است كه معمولا یك ساعت بعد از شكستگی اتفاق میافتد.
منبع : Jamejamonline.ir

«ژنیکوماستی» به معنای بزرگ شدن بیش از حد سینه در مردان است. این نوع بزرگی سینه بیشتر به علت رشد بافت پستان اتفاق می افتد نه افزایش بافت چربی به علت چاق شدن...
ژنیکوماستی ممکن است در یک یا هر ۲ پستان رخ دهد و با ایجاد توده کوچکی زیر نوک پستان مردان آغاز می شود که ممکن است حساس هم باشد.
ژنیکوماستی هنگام بلوغ در پسران نوجوان ناشایع نیست و بیش از نیمی از پسران هنگام بلوغ، ژنیکوماستی پیدا می کنند ولی معمولا طی چند ماه خودبه خود برطرف می شود.
گاهی بزرگ شدن پستان در نوزادان هم رخ می دهد و حتی با ترشح شیر (گالاکتوره) همراه است. این عارضه ممکن است در دوره نوزادی چند هفته طول بکشد اما به ندرت تا ۲ سالگی ادامه می یابد.
تغییر غیرطبیعی در میزان هورمون های جنسی یا چگونگی پاسخ دهی بدن به آنها باعث بزرگ شدن پستان ها در مردان می شود.
از علل دیگر ژنیکوماستی می توان به این موارد اشاره کرد: سالمندی، شیمی درمانی برای درمان سرطان، بیماری مزمن کبدی، مصرف هورمون های استروییدی آنابولیک برای افزایش قدرت و حجم عضلات، قرارگیری در معرض هورمون های استروژنی، نارسایی کلیه و دیالیز، مصرف ماری جوانا (یا حشیش)، درمان هورمونی سرطان پروستات، پرتودرمانی برای تومورهای بیضه، عوارض جانبی برخی از داروها (مانند کتوکونازول، اسپیرونولاکتون، مترونیدازول، سایمتیدین) و کمبود هورمون مردانه تستوسترون.
در موارد نادری ژنیکوماستی ممکن است به علت نقایص ژنتیکی، پرکاری تیرویید یا تومورهای پستان رخ دهد.
در صورتی که بزرگی پستان در شما همراه با حساسیت و درد است، می توانید از کمپرس سرد یا داروهای مسکن برای درمان استفاده کنید. مصرف همه مواد روانگردان غیرمجاز از جمله ماری جوانا (حشیش) و مکمل های غذایی و داروهای مورداستفاده برای بدنسازی را کنار بگذارید.
اگر این علایم را هم دارید به پزشک مراجعه کنید:
▪ تورم، درد، بزرگی در یک یا هر دو پستان
▪ ترشح خونی یا ترشح تیره رنگ از نوک پستان
▪ زخم پوستی روی پستان
▪ احساس توده سفت یا سخت در پستان
توجه داشته باشید بروز ژنیکوماستی در کودکانی که به سن بلوغ نرسیده اند، همیشه به بررسی پزشک نیاز دارد.
ژنیکوماستی در دوران بلوغ معمولا به درمان نیازی ندارد و خود به خود برطرف می شود. بزرگی پستان که شدید و نامتقارن باشد و خود به خود برطرف نشود، ممکن است برای پسر نوجوان بسیار ناراحت کننده باشد. در موارد نادری ممکن است پزشک درمان هورمونی برای مهار آثار هورمون های استروژنی یا جراحی برای کاهش حجم پستان را توصیه کند.
منبع:salamat.ir

شاید یکی از مشکلات بسیار مهم در گروه سالمندان که زندگی روزمره آنها را دچار مشکل می کند، دردهای زانو باشد که علل بسیار زیادی دارد و یکی از شایع ترین آنها استئوآرتریت است. این مقاله، شما را با آسان ترین راه های کنار آمدن با اوستئوآرتریت آشنا می کند...
● اوستئوآرتریت یعنی چه؟
در این بیماری، غضروفی که سطح مفصل زانو را می پوشاند، دچار کشیدگی و پارگی می شود. با از بین رفتن این لایه محافظ، ساییدگی استخوان ها روی می دهد که حاصل آن بروز زخم های سطحی در استخوان های تشکیل دهنده مفصل زانوست. با گذشت زمان، زخم های سطحی عمیق تر می شوند که نشانه بالینی آن درد و تورم زانوست. این بیماری باعث زمین گیر شدن فرد مبتلا می شود اما تهدیدکننده حیات نیست و با درمان مناسب می توان از شدت آن کاست. برای درمان، فرد مبتلا باید با گروه درمانگر خود همکاری و از مجموعه ای از دستورات، راهنمایی ها و توصیه های درمانی در حوزه تغذیه، ورزش درمانی، توانبخشی، دارودرمانی و اصلاح فعالیت های روزمره در منزل و محیط کار در راستای بهبود وضعیت خود بهره مند شود.
۱) اصلاح رژیم غذایی و کاهش وزن
پزشکان در گام نخست، با تدوین یک برنامه غذایی مناسب به بیمار کمک می کنند با اصلاح الگوی غذایی به وزن مطلوب برسد زیرا وزن بالا، تشدیدکننده بیماری است.
۲) ورزش درمانی
گام بعدی، ورزش درمانی است. برای این بیماران، ورزش های هوازی مانند پیاده روی و شناکردن مناسب هستند و باید همراه با ورزش های قدرتی ایزومتریک ماهیچه چهارسر ران انجام شوند. انجام ورزش هوازی باید به صورت منقطع باشد و تا آستانه شروع درد ادامه یابد. برای مثال به جای ۳۰ دقیقه پیاده روی مداوم بهتر است که بیمار ۳ بار و هر بار ۱۰ دقیقه (یا حتی ۵ بار و هر بار ۶ دقیقه) به فعالیت ورزشی بپردازد. حداکثر سیکل های زمانی را نیز آستانه آغاز درد تعیین می کند.
۳) دارو درمانی
برای کاهش درد، بیمار می تواند با تجویز پزشک از داروهای کاهنده التهاب و ابزارهای توانبخشی تولیدکننده گرما استفاده کند و در پایان نیز توصیه می شود برای انجام فعالیت های روزمره بدون درد، به متخصصان پزشکی ورزشی مراجعه کند.
۴) تقویت عضله چهارسر ران
برای انجام ورزش های ایزومتریک چهارسر ران، بیمار روی تخت می نشیند و پاهای خود را دراز می کند، سپس ماهیچه چهارسر خود را که در بخش جلویی ران قرار دارد، به مدت ۱۰ تا۲۰ ثانیه سفت و این حرکت را ۷ تا ۱۰ بار تکرار می کند. در صورت امکان، بهتر است این فعالیت ۳ بار در روز انجام شود.
منبع:salamat.ir

برخی عوامل هستند که افراد دارای ریسک را در خطر بیشتر سکته قلبی قرار می دهند. در این مطلب فهرست عوامل خطرناک و راه هایی برای آنکه از خطر آنها دور بمانید، مطرح شده است...
مشخص شده است که علت سکته قلبی، آترو اسکلروزیس (شکل گیری پلاک در دیواره عروق خونی) است، این روندی تدریجی است که شکل گیری پلاک های خطرناک آن از دوران کودکی شروع می شود، اما برخی مسایل هستند که فرد را مستعد ابتلا به حملات قلبی می کنند.
محققان بلژیکی در تحقیقاتی که نتایج آن در نشریه پزشکی لانست به چاپ رسیده است، معتقدند:
۱) در معرض ترافیک بودن
براساس تحقیقات دو گروه مورد مطالعه در بلژیک و فرانسه حدود هشت درصد موارد سکته قلبی ناشی از در معرض ترافیک بودن است. براساس این تحقیق، فرقی نمی کند شما راننده وسیله نقلیه باشید یا مسافر آن، یا حتی دوچرخه سواری که در خیابان در لابه لای اتومبیل ها گیر افتاده است. مطالعات متعددی در این زمینه انجام شده است تا مشخص شود آلودگی هوای ناشی از ازدحام ماشین ها، استرس ماندن در ترافیک و دیر رسیدن به مقصد یا ترکیبی از این دو، عامل این حمله های قلبی است اما هنوز دقیقا این مساله مشخص نشده است اما آنچه مشخص شده و بسیار هم بر آن تاکید شده این است که اگر سابقه مشکلات قلبی یا ریسک های ابتلا سکته قلبی دارید، نباید در ساعات اوج ترافیک و شلوغی در ازدحام ماشین ها بمانید.
شما می توانید بسیاری از کارهای خودتان را به واسطه تکنولوژی های جدید به وسیله تلفن، تلفن همراه و اینترنت انجام دهید و ساعت ورود و خروج خودتان به محل کار را هم به گونه ای تنظیم کنید که با ترافیک ساعات اوج شلوغی برخورد نکنید. هر چقدر کمتر در معرض آلودگی هوا قرار بگیرید، از لحاظ جسمانی سالم تر خواهید بود.
۲) فعالیت جسمانی و انجام ورزش
دومین عامل موجود در فهرست عوامل خطرزای سکته قلبی، فعالیت جسمانی و ورزش کردن است که باعث بروز شش درصد این سکته ها و حملات قلبی در جامعه مورد مطالعه بوده است. براساس مطالعات این گروه از پزشکان، اکثریت افراد میانسال زندگی کم تحرک و به اصطلاح پشت میزی دارند و انجام فعالیت های فیزیکی و ورزش های شدید ناگهانی می تواند آنها را دچار مشکل کند.
در واقع چنین حالتی، ناگهان فشار زیادی به قلب وارد می کند و فرد مستعد در آستانه حمله قلبی قرار می گیرد. بهترین راه برای محافظت از این عامل خطرناک، انجام هفته ای ۱۵۰ دقیقه ورزش منظم و هدفمند است. اما اگر در برنامه روزمره تان ورزش جایی ندارد و لازم است شما ناگهان یک حرکت و یک فعالیت سنگین انجام دهید، بهترین کار این است که ابتدا بدن تان را کاملا گرم کنید. در ضمن هیچ وقت بلافاصله بعد از بیدار شدن از خواب، ورزش یا فعالیت سنگین انجام ندهید و این کارها را به مدتی بعد موکول کنید.
۳) کافئین و الکل
نوشیدنی های نامناسب در گروهی که در بلژیک مورد مطالعه قرار گرفته بودند، علت پنج درصد از بروز سکته های قلبی بودند. برخلاف تصورات (غربی ها) مطالعات نشان داده الکل باعث افزایش میزان التهاب در بافت های بدن می شود و قابلیت بدن در کنترل و حل کردن لخته های خونی را بلوک می کند.
قهوه و سایر نوشیدنی های کافئین دار هم همین اثر ناگوار را دارند اما به شکل عجیب، در واقع چند مطالعه مختلف در چند کشور جهان نشان داده میزان بروز حمله قلبی در کسانی که روزی یک فنجان قهوه می نوشند و قهوه خوردن برای آنها تفریح محسوب می شود، بیشتر از کسانی است که در روز چند فنجان قهوه می نوشند یا اصلا قهوه نمی خورند! این نتیجه، کمی عجیب به نظر می رسد اما به هر حال توصیه پزشکان برای افرادی که به طور تفننی قهوه می نوشند، این است که به جای این فنجان های تفننی قهوه، چای بنوشند.
۴) آلودگی هوا
در مبحث ترافیک و ازدحام اتومبیل ها اشاره کردیم که آلودگی هوا می تواند جرقه حمله قلبی را بزند، اما فکر نکنید که آلودگی فقط آلودگی ناشی از اگزوز اتومبیل هاست، دود کارخانه ها، گردوغبار معلق در هوا، ذرات شن و حتی ذرات معلق ناشی از آتش و هیزم، می توانند قلب را با مشکل روبه رو کنند. در مطالعه گروه بلژیکی در ۷/۴ درصد موارد حمله قلبی ناشی از شرایط بد هوای استنشاقی و آلودگی هوا بوده است. پزشکان به خصوص در این مورد هشدار می دهند، چراکه این حالت با بقیه حالت های ذکرشده فرق دارد و آن هم این است که این حالت می تواند کل مردم یک ناحیه یا حتی یک شهر را در خطر قرار دهد و البته دور ماندن از آن هم سخت است.
اما دکتر ماتیلدابی، از گروه تحقیق «تاثیرات محیطی روی بیماری های قلبی» دانشگاه اتاوا می گوید: یک انسان شاید نتواند آلودگی هوای محل زندگی اش را برطرف کند ولی می تواند با رعایت اصول لازم برای داشتن قلبی سالم از خطر حمله قلبی دور بماند. او می گوید: «تا می توانید سطح اضطراب خودتان را کاهش دهید.»
۵) احساس شادی یا غم زیاد
هر استرس و اضطراب شدید ممکن است باعث بروز حمله قلبی شود، جالب است که حتی احساس خوشی و شادمانی شدید هم می تواند این حالت را ایجاد کند. اما خشم، عصبانیت و اضطراب شما را بیشتر در خطر قرار می دهند (براساس آمار گروه بلژیکی هفت درصد از موارد بروز حمله قلبی در افرادی بود که دچار احساس اضطراب، خشم و عصبانیت شدید شده بودند و سه درصد از حملات قلبی هم متعاقب مواردی بود که اشخاص احساس شادی و سرخوشی زیادی را تجربه کرده بودند).
دکتر جفری راسموسن، مدیر مرکز لایف منیجمنت در لنوکس ماساچوست می گوید: «هر حالت روحی شدیدی می تواند باعث جرقه خوردن حالت استرس در بدن و ایجاد تغییراتی شود که احتمال دارد شرایط را برای حمله قلبی فراهم کند.» در این تئوری هر احساس شدیدی باعث افزایش ترشح آدرنالین شده که سبب افزایش برون ده قلبی می شود ودر عین حال عروق هم منقبض خواهد شد و همه اینها در کنار هم ممکن است باعث افزایش احتمال ابتلا به حمله قلبی شود؛ البته فکر نکنید خوشحالی کشنده است، برعکس به رغم بالا رفتن احتمال سکته قلبی با شادی های ناگهانی، بهتر است همیشه شاد باشید. دکتر راسموسن می گوید: «حالت خوشحالی و سرزندگی ضربان قلب را تنظیم می کند، در واقع در کل می توان گفت؛ شاد بودن درصد زیادی حمله قلبی را به تعویق می اندازد و درصد کمی باعث جرقه زدن پروسه حمله قلبی می شود.»
منبع:asriran.com

غده تیروئید با ترشح هورمون تیروکسین یکی از مهم ترین غدد درون ریز بدن انسان است که اتفاقا شیوع بالایی از انواع بیماری ها برای این غده وجود دارد.
در ماه های قبل در مورد کم کاری و پرکاری تیروئید مباحثی را مطرح کردیم و در این هفته در مورد التهاب تیروئید که واژه علمی آن تیروئیدیت است، خواهیم نوشت.
بیمار دچار تیروئیدیت دچار درد شدید در گردن است. این درد به فک پایین، گوش و زیر گلو تیر می کشد. بیشتر مواقع بیمار تب و لرز، درد تمام اندام ها و تعریق فراوان دارد و این علامت ها ممکن است پزشک را به اشتباه به سمت تشخیص های دیگری مثل عفونت های گوش، گلو یا آنفلوآنزا هدایت کند.
آنچه باعث تفاوت بیماری تیروئیدیت از تشخیص های دیگر که در بالا گفته شد می شود، وجود علائم پرکاری تیروئید است. این علائم شامل تپش قلب، احساس گرما، اشتهای زیاد همراه کاهش شدید وزن و لرزش دست ها هستند.
به این ترتیب در بیماری که همزمان دارای علائم پرکاری تیروئید و درد گلوست حتما باید به فکر تشخیص التهاب تیروئید باشیم.
یکی از علائمی که در این بیماری به تشخیص کمک می کند، حساس بودن تیروئید است، یعنی وقتی پزشک می خواهد تیروئید را لمس کند، بیمار دچار احساس درد شدید می شود و حتی ممکن است از این که توسط پزشک معاینه شود امتناع کند.
علائمی که گفته شد ممکن است در برخی بیماری های دیگر نیز وجود داشته باشند، به عنوان مثال کسی که مبتلا به ندول یا همان گره تیروئید است، اگر دچار خونریزی در داخل گره شود، علائم درد و حساسیت تیروئید پیدا می کند. البته در این مورد معمولا پرکاری تیروئید دیده نمی شود.
برای تشخیص این بیماری آزمایش خون از هورمون های تیروئید که نشان دهنده پرکاری تیروئید است و بالا بودن سدیمان خون به تشخیص کمک می کند.
درمان این نوع التهاب تیروئید، خوردن آسپیرین با مقادیر بیشتر از معمول و ضددردهاست. برای تسکین ضربان سریع قلب هم مصرف داروهایی مثل پروپرانولول که کند کننده ضربان قلب هستند، کمک کننده است.
خوشبختانه روند این بیماری محدود بوده و بیمار بعد از چند هفته بهبود می یابد. گاهی به دلیل تخریبی که التهاب در غده تیروئید ایجاد می کند، برخی بیماران دچار یک کم کاری گذرای تیروئید می شوند که بعد از مدتی بهبود پیدا می کنند.
نوع دیگری از التهاب تیروئید نیز وجود دارد که به آن تیروئیدیت خاموش می گوییم. این بیماری برخلاف فرمی که توضیح داده شد هیچ گونه علامت دردناکی در تیروئید ندارد و در مادرانی که تازه زایمان کرده اند چند ماه پس از زایمان ایجاد می شود.
علائم این بیماری بیشتر به صورت پرکاری تیروئید است که در مادر تازه زایمان کرده ممکن است به شکل بی خوابی، اضطراب و کاهش وزن خود را نشان دهد. پس از مدتی بیمار دچار کم کاری تیروئید می شود و سپس تیروئید عملکرد طبیعی پیدا می کند. درمان اصلی این بیماری اطمینان دادن به مادر و درمان های کمکی است تا دوره بیماری تمام شود.
منبع:jamejamonline.ir
آیا تا به حال روی زبان یا لثه های خود درد و سوزش احساس کرده اید؟ اگر این طور بوده، حتما تا مدت ها آب خوش (ببخشید، غذای خوش مزه) از گلویتان پایین نرفته و هر بار تا عمق سرتان درد گرفته است. تا به حال چیزی درباره «آفت» شنیده اید؟...
آفت دهان هم مانند هر نوع زخم دیگری، نوعی ضایعه است که به علت از بین رفتن بخشی از پوشش داخلی دهان یا لثه و در قسمت داخلی گونه ها به وجود می آید. این بیماری به طور معمول در خانم ها بیشتر دیده می شود و حدود یک پنجم مردم جامعه به آن مبتلا می شوند. اگرچه افراد در هر سنی در معرض ابتلا به آفت هستند ولی در ۱۰ تا ۴۰ سالگی شایع تر است.
● آفت چه حسی دارد؟
گزگز یا سوزش، ممکن است یک روز قبل از بروز ضایعه آفت وجود داشته باشد. در ۲ تا ۳ روز اول، ضایعات به شدت دردناک هستند و فرد مبتلا در خوردن و صحبت کردن مشکل خواهد داشت.
● چه می بینید؟
آفت به شکل ضایعه ای منفرد یا متعدد، کوچک، سطحی و با لبه های کاملا مشخص است که با یک لایه خاکستری رنگ پوشیده شده و هاله ای قرمز در اطراف دارد.
● چه بیماری هایی شبیه آفت هستند؟
برخی از ضایعات ممکن است شبیه آفت باشند مانند تبخال، برفک، آنژین ونسان (که نوعی عفونت و آبسه گلو است)، زخم ناشی از ضربه و آسیب و ضایعات ناشی از کمبود ویتامین B۱۲، اسیدفولیک یا آهن. خوب است بدانید که کمبود ویتامین های B۱، B۲ و B۶ از عوامل تشدید کننده آفت هستند.
● با آفت دهان چه کار کنیم؟
هدف از درمان، کنترل درد، کوتاه کردن زمان بهبود ضایعات و جلوگیری از ایجاد ضایعات جدید است.
بهترین روش برای پیشگیری از ضایعات و کوتاه کردن دوره بیماری، سرکوب باکتری استرپتوکوک با آنتی بیوتیک های موضعی است که پزشک تجویز می کند. بسیاری از افراد خودسرانه کورتون خوراکی مصرف می کنند اما باید این دارو را پزشک پس از معاینه در صورت لزوم تجویز کند. متاسفانه بیماری بسیاری از بیماران پس از قطع درمان، عود می کند. این گروه از بیماران باید در پی عارضه و مشکلی اصلی باشند که باعث ضعف دستگاه ایمنی شده است و با تقویت دستگاه ایمنی و پرهیز از استرس، احتمال بروز آفت را کمتر کنند.
منبع:salamat.ir

آشپزخانه شما منبعي شگفتانگيز از مواد درمان كننده و شفابخش براي بهبود علائم سرماخوردگي و آنفلوآنزا است كه به شما كمك ميكنند، سريعتر بهبود پيدا كنيد.
اكنون كه فصل پاييز فرا رسيده با كاهش دماي هوا، وزش باد و آغاز بارندگي، احتمال ابتلا به سرماخوردگي و آنفلوآنزا افزايش پيدا ميكند. هرچند براي هيچ يك از اين دو بيماري ويروسي درمان مشخصي وجود ندارد اما بيترديد در آشپزخانه شما مواد خوراكي بسياري يافت ميشوند كه ميتوانند به بهبود علائم بيماري و درمان سريعتر آن كمك كنند.
در یک مقاله پزشكي فهرست برخي از اين مواد خوراكي مفيد و موثر در بهبود علائم آنفلوآنزا و سرماخوردگي ارائه شده كه به قرار زير است:
1- شربت آبليمو كه دارويي شگفت انگيز براي درمان گلو درد، پاكسازي خون و همچنين نرم كردن بافتهاي مخاطي است.
2- سوپ مرغ كه از قرن بيستم تاكنون به عنوان يك خوردني براي درمان آنفلوآنزا و سرماخوردگي شناخته شده و واقعا تاثيرگذار است.
3- خردل كه موجب كاهش تب، از بين رفتن مواد سمي و كمك به بهبود غشاء مخاطي در ريهها ميشود.
4- زنجبيل كه اگر به صورت چاي زنجبيل مصرف شود، ميتواند به عنوان يك تركيب ضد ويروسي موثر ميكروبها را نابود سازد و براي درمان اختلال و آشفتگي معده نيز بسيار مفيد است.
5- سير كه يك گياه فوق العاده مفيد هم به لحاظ پيشگيري و هم به جهت درمان علايم آنفلوآنزا و سرماخوردگي به شمار ميآيد. سيرخام خاصيت ضدقارچي و ضد باكتريايي و همچنين داراي خواص ضدويروسي فوقالعادهاي است. متخصصان انگليسي نيز در چندين آزمايش دريافتهاند كه سير ميتواند سرعت درمان آنفلوآنزا را افزايش دهد.
6- نعناع كه اگر به صورت چاي نعناع مصرف شود، ميتواند موجب تشديد تعريق در هنگام تب شود. پس از نوشيدن چاي نعناع، بلافاصله به رختخواب رفته و خود را گرم كنيد تا در اثر تعريق زياد، تب شما كاهش پيدا كند.
7- روغن كرچك كه اگر به شكل موضعي مصرف شده و روي قفسه سينه ماليده شود به باز شدن مجاري هوايي و بهبود گردش خون در ريهها كمك ميكند. براي اين منظور قفسه سينه را با روغن كرچك ماساژ دهيد. سپس با يك تكه پارچه وال و نازك، روي سينه را بپوشانيد و با يك بطري حاوي آب داغ روي سينه را گرم نگه داريد.
8- پرتقال و مركبات كه به دليل دارا بودن مقادير زيادي ويتامين C اگر به صورت روزانه مصرف شوند، طول دوره بيماري را كاهش ميدهند.
9- ماست كه مشكلات رودهاي ناشي از آنفلوآنزا را تسكين ميدهد.
10- عسل كه خواص شفابخش فوق العادهاي دارد و براي درمان سرفه و افزايش توان سيستم ايمني بدن بسيار مفيد است. مصرف آن به همراه آب ليموي تازه و آب ولرم به صورت شربت ضد سرفه، توصيه ميشود.
11- نمك و محلول آب نمك كه ميتواند گلودرد را تسكين دهد و خاصيت ضدالتهابي دارد. همچنين شست و شوي مجاري بيني با محلول آب نمك به پاك شدن سينوسها و جلوگيري و يا درمان احتقان بيني كمك ميكند. تميز كردن مجاري بيني نيز سرعت بهبود عفونتهاي سينوسي را افزايش ميدهد.
12- آب درماني كه روشي مفيد براي افزايش گردش خون است و حمام آب داغ نيز در پايين آوردن تب موثر است.
13- مريم گلي نيز به عنوان يك دهانشويه مناسب ميتواند در درمان گلودرد موثر باشد.
وضعیت مجاری ادراری می تواند اطلاعات زیادی را درباره سلامت و وضعیت جسمی فرد در اختیار پزشکان بگذارد.در این مطلب چند کارشناس به مشکلات رایج مجاری ادراری و روش درمان آن اشاره کرده اند.
۱) نیاز حاد به دفع ادرار نشانه عفونت یا سندروم بیش فعال بودن مثانه است؛ اگر این علایم ناگهانی به همراه ناراحتی دفعی بروز کند، یعنی این که دچار عفونت شده اید. اگر این مشکل ادامه دار باشد، احتمال می رود که مثانه شما پرکار است. مثانه یک فرد بالغ قادر است نیم لیتر مایع را در خود نگه دارد که طی ۲۴ ساعت بین ۳ تا ۷ بار تخلیه می شود. اما در صورت پرکار بودن مثانه، حتی اگر مثانه نیمه پر باشد، احساس نیاز به دفع ادرار ایجاد می شود.
درمان: یک راه زمان بندی کردن برای رفتن به دستشویی است. هرگز بدون نیاز به دستشویی نروید زیرا مثانه عادت به نگه داری مقدار کمی ادرار می کند.
۲) تکرر بیش از حد ادرار ممکن است نشانه دیابت باشد: یکی از علایم دیابت ، تکرر ادرار است. قند خون بالا باعث دفع مایعات بدن می شود و تکرر ادرار ایجاد می کند.
درمان: نیاز به انجام آزمایش خون دارید. علایم دیگر دیابت شامل: تشنگی غیرقابل کنترل، دیر خوب شدن زخم ها و کاهش وزن است.
۳) احساس سوزش هنگام ادرار کردن ممکن است به علت وجود کیست یا عفونت کلیه باشد: التهاب مثانه نوعی عفونت باکتریایی است که در زنان شایع تر است. علایم دیگر آن شامل تکرر ادرار، تیره یا کدر بودن ادرار است. عفونت کلیه با درد در قسمت پایین کمر همراه است. عفونت ادراری ممکن است به علت سنگ مثانه باشد.
درمان: التهاب مثانه طی چند روز خود به خود از بین می رود.
در غیر این صورت، پزشک دوره کوتاهی آنتی بیوتیک تجویز خواهد کرد. مصرف مایعات به خصوص آب زغال اخته را افزایش دهید تا التهاب مثانه برگشت نکند.
۴) احساس نیاز به دفع ادرار با حجم کم دارید؛ این نشانه ممکن است به علت بزرگ شدن پروستات یا واکنش به مسکن ها باشد؛ در مردان غده پروستات در اطراف مجرای ادراری در قسمت پایین مثانه قرار می گیرد. با بالا رفتن سن غده پروستات به طور طبیعی بزرگ می شود و در صورت ایجاد مشکل مانع از دفع ادرار و باعث کم شدن حجم مثانه می شود. مصرف مسکن ها ممکن است باعث ضعیف شدن عضله مثانه شود .
درمان: طبق تجویز پزشک از داروهایی استفاده کنید که عضله های پروستات را تقویت می کند.
۵) بی اختیاری دفع ادرار ممکن است به دلیل استرس باشد: بی اختیاری ادرار اغلب به دلیل ضعف عضله یا وارد شدن آسیب به آن ایجاد می شود.
درمان: مصرف دارو و انجام ورزش های مخصوص برای تقویت مثانه ضروری است.
۶) نیاز به دفع ادرار در نیمه شب: این مشکل جزو علایم ضعف عضله مثانه است و در برخی موارد نشانه سرطان پروستات است. هنگام شب بدن هورمون ضدادراری ترشح می کند تا کلیه ها مقدار کمی ادرار تولید کند. از ۴۰ سالگی به بعد تولید این هورمون ها کاهش می یابد و زود به زود نیاز به تخلیه مثانه پیدا می کنید. افزایش تکرر ادرار در هنگام صبح نشانه مشکل مثانه است. در مواردی نیاز به دفع ادرار شدید است، یا ادرار کردن سخت و یا حجم آن کم است که این علایم ممکن است نشانه سرطان پروستات باشد.
درمان: با پزشک خود مشورت کنید. اغلب مردان نیاز به آزمایش برای تشخیص سرطان پروستات پیدا می کنند. اگر موضوع صرفا ضعف مثانه باشد، ورزش های مخصوص لگن می تواند مفید باشد.
منبع:.khorasannews.com
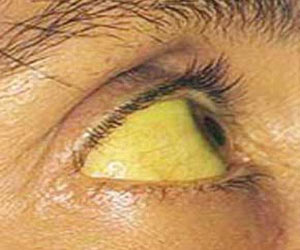
برای هپاتیت ویروسی تاکنون حداقل ۵ نوع ویروس شناخته شده است. در هپاتیت نوع A ویروس از طریق دستگاه گوارش فرد را آلوده می کند، حداکثر شیوع این بیماری بین سنین ۱۵ تا ۳۰ است. این ویروس به راحتی در جامعه منتشر می شود. محتمل ترین راه سرایت راه مدفوعی ـ دهانی از طریق تماس فردی است.
ویروس عامل هپاتیت B از طریق مایعات بدن، خون، مقاربت و در ماه های آخر حاملگی از مادر به جنین منتقل می شود. هپاتیت B در ۵ تا ۱۰ درصد مبتلایان تبدیل به حالت مزمن می شود و گاهی منجر به سرطان کبد می شود. هپاتیت B در مردان شایع تر از زنان است. بیماری هپاتیت B در افرادی مانند بیماران تالاسمی و هموفیلی ها که به صورت مداوم خون و فرآورده های خونی دریافت می کنند، شایع تر است. بد نیست بدانید میزان سرایت ویروس هپاتیت نوع B، ۱۰۰ برابر ایذر است.
هپاتیت نوع C از راه های خون، فرآورده های خونی آلوده، تزریقات و ابزار آلوده و همچنین از مادر به جنین سرایت می کند. بیماری هپاتیت C برخلاف هپاتیت B در اکثر موارد و بین ۸۰ تا ۱۰۰ درصد موارد به سمت مزمن شدن پیش می رود و تا زمانی که کبد را از بین ببرد، ادامه می یابد و فرد بیمار لزوما باید پیوند کبد شود. یکی از دلایل اصلی پیوند کبد در جوامع غربی ابتلا به هپاتیت C است.
هپاتیت C در بین گروه های خاص مانند هموفیلی ها، تالاسمی ها و معتادان تزریقی شیوع بسیار بالاتری دارد. براساس آمار موجود ۴۰ تا ۵۰ درصد مبتلایان به هپاتیت C معتاد تزریقی هستند. تعدادی از بیماران هموفیلی ، بیماران تالاسمی (که قبل از سال ۷۵ خون گرفته اند) و بیماران دیالیزی نیز به این بیماری مبتلا هستند.
خالکوبی، استفاده از سرنگ مشترک در جمعیت روستایی و محیط های بسته نظیر سربازخانه ها و خوابگاه های دانشجویی از رفتارهای پرخطر در افزایش شیوع هپاتیت C محسوب می شوند.
ویروس هپاتیت D برای همانندسازی خود از ویروس هپاتیت B و امکانات سلول میزبان استفاده می کند. تقریبا ۱۵ میلیون نفر در دنیا آلوده به ویروس هپاتیت D هستند. این ویروس مانند هپاتیت B از طریق مایعات بدن انتشار می یابد. هر دو ویروس با یک روش مشترک به سلول میزبان متصل می شوند. یک فرد ممکن است به عفونت توام هپاتیت B و D مبتلا گردد. هپاتیت D در کودکان و افراد بالغ مبتلا به هپاتیت B ایجاد می شود.
هپاتیت E مانند هپاتیت A از طریق روده منتقل می شود. تمام راه های ممکن انتقال این نوع از ویروس هنوز مشخص نشده است. اما راه مدفوعی ـ دهانی یک راه انتقال قطعی است. هپاتیت A بیشتر در بزرگسالان دیده می شود.
هرچند ویروس های مختلفی می توانند باعث هپاتیت شوند، اما علائم بیماری در انواع مختلف تفاوت زیادی با یکدیگر ندارند. بیشتر افرادی که به هپاتیت مبتلا می شوند علامت و شکایت مشخصی ندارند. اما بعضی افراد علائمی شبیه آنفلوآنزا دارند که عبارتند از: بی اشتهایی، تهوع و استفراغ، تب، ضعف، خستگی و درد خفیف شکم. علائمی که کمتر دیده می شوند شامل ادرار پررنگ و زردی چشم ها و پوست است. تنها راه کشف موارد مثبت از طریق آزمایش خون است.
منبع:jamejamonline.ir

سرما در راه است و به همراه آن هم افسانه های مختلف در مورد سرماخوردگی می آیند. همگی ما از کودکی با دیدگاه های مختلفی در مورد سرما خوردگی بزرگ شده ایم که همه ی آنها هم حقیقت ندارند. لیست ذیل سعی دارد شایعه هایی را که در مورد سرماخوردگی و آنفولانزا وجود دارند به ما بشناساند تا در آینده بهتر با آنها مقابله کنیم.
1. بیماری را با عرق کردن از بدن بیرون کنیم
مطمئناً همه ی ما در موقع سرما خوردگی خودمان را با چند پتو پوشانده ایم تا عرق کنیم و به این ترتیب بیماری را از بدن خارج کنیم. این کار اصلاً برای رهایی از شر بیماری موءثر نیست و تنها مزیت این کار آن است که چون احساس گرما می کنید، باعث می شود احساس خوبی داشته باشید.
2. خطر ابتلا به آنفولانزا از طریق واکسن
بعضی از مردم فکر می کنند که بعد از تزریق واکسن آنفولانزا به این بیماری مبتلا می شوند؛ این موضوع اصلاً حقیقت ندارد و از آنجا نشأت می گیرد که مردم فکر می کنند واکسن آنفولانزا حاوی ویروس ضعیف شده ی این بیماری است. واکسن آنفولانزا در واقع حاوی اجزایی از ویروس این بیماری است و ویروس کامل را در خود ندارد و بنابر این نمی تواند باعث بیماری شود.
3. سیستم دفاعی ضعیف
اگر سیستم دفاعی بدن شما به دلیل سایر بیماری ها ضعیف شده باشد به این معنی نیست که در معرض ابتلا به سرما خوردگی هستید. تحقیقات نشان داده اند که افراد سالم و بیمار به یک اندازه در معرض ابتلا به سرماخوردگی هستند. جالب تر اینکه در همین تحقیق 95 درصد از افرادی که ویروس سرماخوردگی مستقیماً به بینی آنها تزریق شده بود ناقل این بیماری بودند اما تنها 75 درصد از آنها علائم بیماری را از خود بروز دادند و به سرما خوردگی مبتلا شدند.
4. ویتامین C
اینکه می گویند مصرف زیاد ویتامین C باعث درمان سرماخوردگی می شود تنها یک افسانه است. با وجودی که استفاده از ویتامین ها و مواد معدنی مفید است اما هیچ تأثیری بر ویروس سرماخوردگی ندارند. وقتی به این ویروس مبتلا می شوید بهتر است از داروهای مسکن استفاده نمایید و صبر کنید تا ویروس از بدنتان خارج شود.
5. سرماخوردگی زمستانی
شایعه ای که در این باره وجود دارد این است که افراد بیشتر در طول زمستان به سرماخوردگی مبتلا می شوند اما واقعیت این است که این اتفاق بیشتر در فصل های بهار و پاییز می افتد و نه در زمستان. دلیل این مسئله آن است که ویروس سرماخوردگی در بهار و پاییز فعال می شود ولی در زمستان غیر فعال و خوابیده است.
6. نباید شیر بنوشید
بسیاری از مردم فکر می کنند که در زمان سرما خوردگی نباید شیر نوشید چون باعث تولید مایع مخاطی بیشتری می شود. این تفکر اشتباه است و شیر باعث تولید بیشتر مخاط نمی شود. شما می توانید هر قدر مایلید شیر بنوشید و هیچ تأثیری بر سر ماخوردگی تان نخواهد داشت.
7. بوسیدن بیمار سرماخورده
حتماً شنیده اید که می گویند نباید فرد مبتلا به سرماخوردگی راببوسید چون باعث می شود که بیماری به شما هم منتقل شود. واقعیت این است که مقدار ویروسی که در دهان و بر روی لب های فرد بیمار وجود دارد بسیار ناچیز است و نمی تواند شمارا بیمار کند. اما باید نگران ترشحات بینی باشید چون سرما خوردگی مطمئناً از این طریق منتقل می شود.
8. سرما باعث سرماخوردگی می شود
حتماً شما هم از بزرگتر ها شنیده اید که می گویند با لباس یا موی خیس از خانه خارج نشوید و یا حتماً خود را با لباس گرم بپوشانید چون سرما می خورید. در واقع در بیماری سرماخوردگی دمای بدن فرد یا دمای محیط هیچ تأثیری ندارد. وقتی ویروس سرماخوردگی به بدن شما منتقل شود به این بیماری مبتلا می شوید و فرقی نمی کند که احساس سرما کنید یا گرما و یا خشک باشید یا خیس.
9. نباید علائم سرماخوردگی را درمان کرد
بسیاری بر این باورند که علائم سرماخوردگی مثل سرفه، آبریزش بینی وغیره برای این بوجود آمده اند که بیماری ما را زودتر بهبود بخشند بنابراین نباید از دارو برای رفع این علائم استفاده کرد. اما واقعیت این است که این علائم نه تنها در کوتاه شدن دوره ی بیماری نقشی ندارند بلکه باعث می شوند بیماری به سایر افراد هم منتقل شود. بنابراین استفاده از داروهای مسکن و ضد سرماخوردگی علاوه بر اینکه تحمل بیماری را راحت تر می کنند، از انتشار آن هم جلوگیری می نمایند.
10.در زمان تب نباید غذا خورد
می گویند فردی که سرما خورده است در زمان تب نباید غذا بخورد امااین حرف کاملاً اشتباه است. خوردن غذا هیچ تأثیر منفی ای بر روی بدن ندارد؛ خصوصاً زمانی که بیمار هستید. در واقع عکس این مسئله درست است. خوردن غذا باعث می شود بدن سوخت کافی برای مقابله با بیماری را داشته باشد پس وقتی بیمار می شوید غذای سالم و به اندازه ی کافی بخورید. برای مثال سوپ مرغ شروع خوبی خواهد بود.
منبع:iranvij.ir
پرانتزی بودن پا یا اصطلاح علمی آن ژنوواروم یکی از شایع ترین مشکلات مربوط به مفصل زانو است که می تواند به خاطر مشکلات و اختلال در اتصال استخوان ران و ساق به یکدیگر باشد. البته در بسیاری از موارد ژنوواروم، خود استخوان ساق و ران هم دچار انحنا هستند و همین مساله یک حالت کمانی را برای کل پا به وجود می آورد.
درمان نکردن این مشکل در بزرگسالی می تواند منجر به استئو آرتریت زودرس یا همان آرتروز مفصل زانو شود یا مشکلات حرکتی و ساختاری دیگری را برای زانو به وجود بیاورد. ژنوواروم به طور طبیعی بین نوپاها و کودکان زیر دو سال دیده می شود و معمولا تمامی کودکان تا سن سه الی چهار سالگی درجاتی از ژنوواروم را دارند و اغلب اینها خودبه خود و بعد از یک سالگی به تدریج تغییراتی برای اصلاح این حالت در پایشان به وجود می آید اما اگر ژنوواروم باقی ماند باید کودک را تحت نظر قرار داد.
نرمی استخوان یا همان راشیتیسم، مشکلات استخوانی در محل صفحه رشد، اختلال در اتصال طبیعی استخوان ها، تغذیه نامناسب در سنین کودکی و بعضی بیماری های خاص می توانند باعث ژنوواروم شوند یا در واقع باعث شوند حالت کمانی پا در زمان کودکی همچنان باقی بماند. اگرچه مسایلی مثل عفونت ها، مشکلات اسکلتی و بعضی تومورها ممکن است باعث کمانی شدن یک طرفه استخوان پا شوند که بسیار نادر است.
چاقی، زود راه افتادن، سابقه خانوادگی و مشکلات ژنتیکی هم می توانند باعث باقیماندن پاهای پرانتزی در بزرگسالی شوند. ژنوواروم به طور طبیعی درد و هیچ علامت دیگری ندارد و اختلالی برای راه رفتن ایجاد نمی کند؛ اگرچه پزشکان به افراد دارای ژنوواروم شدید ورزش های سنگین را توصیه نمی کنند و اغلب علت مراجعه مبتلایان به این حالت به خاطر ظاهر است. اما در موارد حاد بیماری به خصوص مواردی که به علت راشیتیسم به وجود آمده اند برای پیشگیری از آرتریت زودرس به این بیماران توصیه به عمل می شود. ژنوواروم های یک طرفه ممکن است باعث مشکلات اسکلتی بعدی به خاطر تغییرات جبرانی در حالت بدن شوند و به همین دلیل باید این موارد را درمان کرد. ژنوواروم باید توسط متخصصان ارتوپد و به وسیله انجام یک جراحی تقریبا سخت درمان شود.
منبع:aftabir.com

بیماری ویلسون یک بیماری مادرزادی است که به دلیل اختلال در نقل و انتقال فلز مس در بدن رخ می دهد.
در این بیماری یک ژن ایراد پیدا می کند و باعث می شود که دفع مس از کبد به داخل صفرا دچار اختلال شود و به این ترتیب مس زیادی در کبد و مغز تجمع می کند.
خوشبختانه این بیماری نادر است و در هر ۳۰ هزار نوزاد در یک نفر ایجاد می شود. البته در خانواده هایی که ازدواج بستگان نزدیک با یکدیگر رایج است، این بیماری شایع تر است. توضیح این مساله این است که بسیاری از بیماری های مادرزادی که به صورت ژنتیکی ایجاد می شوند نیاز به تجمع ۲ ژن معیوب از پدر و مادر دارند. معمولا این ژن ها کمیاب هستند و احتمال این که در زن و شوهر یک ژن خاص وجود داشته باشد بسیار کم است بنابراین وقتی ۲ نفر از یک فامیل که دارای ژن های مشابه هستند با هم ازدواج می کنند احتمال ترکیب ژن های معیوب با هم بسیار بیشتر می شود. بیماری ویلسون نیز در زمره چنین بیماری هایی است.
به دلیل رسوب مس در مغز بیشترین آسیب در این بیماری به سیستم عصبی وارد می آید. اشکال در صحبت کردن، سفتی عضلات، لرزش دست ها، حرکات چرخشی بدن، اشکال در راه رفتن و ناتوانی در تنظیم دست ها برای نوشتن در این بیماری دیده می شود.
بیشتر مبتلایان به این بیماری دچار اختلالات روانی می شوند. این اختلالات به صورت افسردگی، حساسیت بیش از حد و گاهی از دست دادن کنترل احساسات تظاهر می کند. به این ترتیب نوجوان یا جوانی که دارای مشکلات جدید روحی و همزمان دچار اختلالات عصبی ـ عضلانی و علاوه بر آن، دارای اختلال کبدی است، احتمال ابتلای او به بیماری ویلسون بیشتر است. اختلال کبد در ویلسون با زردی، ورم شکم و بزرگی کبد خود را نشان می دهد و از بسیاری جهات شبیه بیماری هپاتیت ویروسی است.
بیماری پارکینسون از چندین جهت مشابه ویلسون است. در هردوی این بیماری ها سفتی عضلات و اشکال در راه رفتن و نوشتن با خط ریز وجود دارد. آنچه این دو بیماری را از هم متمایز می کند درگیری کبد و ایراد در سلول های قرمز خون در بیماری ویلسون است که در پارکینسون وجود ندارد.
در یک جوان یا نوجوان که دارای مجموعه ای از بیماری روانی، بیماری اعصاب و عضلات و نیز زردی است باید احتمال وجود بیماری ویلسون را درنظر داشت. برای تشخیص باید سطح مس و نیز سرولوپلاسمین را که پروتئین حمل کننده مس در بدن است ،اندازه گرفت. همچنین آزمایش خون در این بیماران وجود نوع خاصی از کم خونی را که در اثر از بین رفتن سریع گلبول ها ایجاد می شود ، نشان می دهد. درمان های متعددی برای این بیماری در سال های اخیر کشف شده است، اما آنچه اهمیت دارد این که درمان ها باید قبل از این که اعضای مهم بدن آسیب جدی ببینند، شروع شود.
منبع:jamejamonline.ir

یونانیان در قدیم از عسل و موم برای تهیه انواع غذاها استفاده می کردند. بعدها، نیش زنبور برای درمان بسیاری از بیماری ها استفاده شد. بقراط و کنفوسیوس (فیلسوف چینی) از این روش برای درمان بیماران استفاده می کردند.
به خاطر آگاه شدن مردم از اثرات بد داروها، مردم رو به درمان های طبیعی آوردند.
مطب های زیادی برای درمان با نیش زنبور در چین گشایش یافت و به سرعت این روش درمانی دراروپا و آمریکای شمالی رایج شد.
زنبور درمانی یکی از انواع آپی تراپی می باشد که در این نوع، تولیدات زنبور برای درمان به کار می رود. در این نوع درمان از گرده افشانی توسط زنبور، موم، عسل خالص و غذای مورد مصرف توسط نوزادهای زنبورها استفاده می شود.
به طور خلاصه، زنبوردرمانی به عنوان جاشینی برای مداوای بیماران به کار می رود و بیمارانی که با داروهای شیمیایی درمان نمی شوند، رو به زنبور درمانی می آورند.
باید تاکید کنیم که این روش باید تحت نظر پزشک یا متخصص این کار انجام شود و از انجام خودسرانه آن باید پرهیز نمود.
درمان بیماری ها با نیش زنبور
نیش زنبور به بهبود و درمان این مشکلات و بیماری ها کمک می کند:
1- بیماری های خود ایمنی
2- بیماری های عصبی
3- ام اس (MS)
4- پینه و سختی پوست
5- آماس و ورم پستان
6- گرفتگی عضلات
7- زونا
8- نقرس
9- آسیب به آرنج
10- آسیب به زردپی
11- کمردرد
12- دردهای مزمن
13- اختلال اعصاب
14- کاهش کلسترول خون
15- روماتیسم و درد مفاصل
16- آرتریت یا ورم و التهاب مفاصل
17- افسردگی
18- بیماری های پوستی
19- دردهای قاعدگی
20- واریس یا بزرگ شدن رگ در پاها
21- سندرم خستگی مزمن
22- ناتوانی های جنسی
خصوصیات نیش زنبور
نیش زنبور دارای ترکیبات مختلفی از قبیل: آنزیم ها، پروتئین ها و اسیدهای آمینه می باشد.
این ماده بدون رنگ و دارای مزه شیرین و کمی تلخ می باشد. قابل حل در آب می باشد. اگر با هوا برخورد کند، تبدیل به کریستال سفید متمایل به خاکستری می شود.
نیش زنبور دارای موادی می باشد که به سیستم اعصاب، قلب و غده فوق کلیه کمک می کند.
چگونگی روش زنبور درمانی
ابتدا قبل از شروع درمان ، باید میزان حساسیت بیمار را نسبت به نیش زنبور مورد بررسی قرار داد. این کار با استفاده از تزریق مقدار کمی نیش زنبور و توسط 1 تا 2 عدد زنبور انجام می شود.
زنبور درمانی به این صورت است که زنبور را با استفاده از موچین یا انبرک در سطح مورد نظر از بدن قرار می دهند تا آنجا را نیش بزند. برخی افراد به جای استفاده از خود زنبور زنده، تزریق نیش زنبور را در زیر پوست ترجیح می دهند.
نیش زنبور بعد از 15 دقیقه رها می شود و بعد آن را با استفاده از موچین برمی دارند. بین 20 تا 40 نیش باید در هر جلسه زده شود و بیمار باید 3 بار در هفته به مرکز زنبور درمانی مراجعه کند.
درمان با نیش زنبور برای بیماران MS اثرات فوق العاده ای داشته است، از آن جمله افزایش استقامت، کاهش خستگی و همینطور کاهش تشنج و انقباض عضلات.
احتیاط کنید:
اگر شما دیابت، سیفلیس، سل یا آلرژی شدید دارید، از این نوع درمان استفاده نکنید.
بیماران بعد از زنبور درمانی چه احساسی دارند؟
آستانه ی تحمل درد ناشی از نیش زنبور در افراد مختلف، متفاوت است. معمولا بعد از چند ساعت، درد فروکش می کند. اما در برخی افراد نیز ممکن است یک هفته طول بکشد تا درد متوقف شود.
برخی اوقات گذاشتن یخ روی محل نیش زنبور موجب آرام شدن درد ناشی از آن می شود.
چگونه می توان فهمید که شخصی نسبت به نیش زنبور آلرژی دارد یا نه؟
در افراد دارای آلرژی به نیش زنبور، علائم زیر دیده می شود:
درد، حالت تهوع و استفراغ، اسهال و سرگیجه، سخت نفس کشیدن و صدای خرخر، کاهش ناگهانی فشار خون و شوک.
آیا احتمال خطر در این درمان وجود دارد؟
بیشتر مردم بعد از نیش زدن زنبور، درد و قرمزی محل نیش را تجربه می کنند. دیده شده است که حدود 20 درصد از افراد بعد از درمان دچار خارش، کهیر، خستگی و عصبانیت می شوند.
در اینجا توجه شما را به برخی از علائم و نشانه های بعد از درمان جلب می کنم. لازم به ذکر است که این علائم بسیار نادر و در حدود 8/0 درصد می باشند.
1- مرگ
تعداد کمی از افراد به علت نیش زدن زنبور می میرند. تحقیقات نشان داده است که این تعداد به کمتر از 100 نفر در سال می رسد. مرگ به سبب وجود آلرژی شدید و یا شوک قلبی رخ می دهد.
2- آسیب به اعصاب بینایی
این علامت در افرادی بروز می کند که نیش زنبور در اطراف چشم و ابروی آنها وارد شده باشد.
3- آنسفالومیلیت یا التهاب مغز و نخاع
اگر نیش زنبور وارد سیستم عصبی شود، این عارضه به وجود می آید.
اگر به طور ناگهانی زنبور شما را نیش زد ، چه باید کنید؟
- هر چه زودتر به اورژانس بروید.
- با دقت نیش زنبور را در بیاورید. حدود 2 تا 3 دقیقه طول می کشد تا تمام نیش وارد بدن شود، لذا بیرون آوردن نیش بسیار مهم است.
- برای کاهش تورم در محل نیش، یخ بگذارید.
- محل نیش را با آب تمیز و صابون بشویید.
منبع:tebyan.net

بی تردید خواب خوب، چه از لحاظ کیفیت و چه از نظر کمیت برای سالم زیستن با اهمیت است . متأسفانه آمار دقیقی از اختلالات خواب در کشورمان موجود نیست ولی از نظر شیوعِ این اختلالات ، ذکر همین نکته کافی است که در ایالات متحده بیش از یکصد میلیون نفر در سنین مختلف به طور معمول از خواب شبانه ی مطلوب محروم اند.
خواب خوب بر سلامت ذهنی و جسمی انسان بسیار مؤثر است. فردی که به صورت طولانی مدت از کمبود خواب (Insomnia) رنج می برد، ممکن است به بعضی از مشکلات روانی دچار شده و به مراقبت های بیشتری نیاز پیدا کند. خواب نه تنها بر سلامت جسمی و روحی انسان تأثیر می گذارد بلکه متقابلاً از شرایط جسمی و روحی انسان و عوامل محیطی تأثیر می پذیرد. بعضی از عوامل انسانی و محیطی که بر خواب تأثیر می گذارند، عبارت اند از:
1- کهنسالی
2- عوامل روانی
3- عادات و شیوه زندگی
4- تغییرات متوالی و نامنظم ساعات خواب
5-عوامل محیطی
6- عوامل جسمانی
7-داروها
آشنایی با بعضی از اختلالات شایع خواب
خـُرخـُر(Snoring)
خرخر معمولاً هنگامی شنیده می شود که بافت نرم حلق به هنگام تنفس حین خواب، دچار ارتعاش گردد. معمولاً در چنین افرادی ، انسداد نسبی راه هوایی ثانویه ، چاقی، آسیب یا ساختار نامناسب حلق وجود دارد. هنگامی که انسان می خوابد عضلات حلق شل می شود و انسداد راه هوا ، بیشتر می گردد.
خرخر نه تنها باعث مزاحمت برای فرد دیگری که در همان اتاق خوابیده ، می شود بلکه ناآگاهانه سبب بیدار شدن مکرر خود فرد می گردد که ممکن است به صدها بار در طول یک شب برسد. نتیجه ی آن ، خواب آلودگی روزانه و اشکال در تمرکز فکر است. زمانی که خرخر با "آپنه خواب" (توقف تنفس حین خواب) توأم باشد، خطر آن جدی تر از زمانی است که به تنهایی وجود داشته باشد. اگر شما علاوه بر خرخر از خستگی روزانه، خواب آلودگی روزانه ، فشار خون بالا و بیماری قلبی - عروقی رنج می برید. حتماً باید به پزشک مراجعه کنید و در صورت وجود آپنه خواب تحت درمان مناسب قرار گیرید، زیرا عدم تشخیص و درمان به موقع و مناسب ، این بیماری می تواند سلامت و حتی زندگی شما را به مخاطره اندازد.
خوشبختانه امروزه برای درمان خرخر ، روش های جراحی و غیر جراحی متعددی وجود دارد که با توجه به صلاح دید پزشکتان می توانید از این روشهای درمانی بهره ببرید.
آپنه خواب Sleep Apnea"" ( توقف تنفس حین خواب )
آپنه خواب حالت خطرناکی است که به صورت توقف تنفس حین خواب روی می دهد .
دو نوع آپنه خواب وجود دارد: آپنه انسدادی و آپنه مرکزی. آپنه مرکزی که شیوع کمتری دارد هنگامی رخ می دهد که مغز نمی تواند فرمان لازم برای حرکت عضلات تنفسی و شروع دم را بدهد. آپنه انسدادی که بسیار شایع تر است هنگامی رخ می دهد که به رغم تلاش فرد و عضلات تنفسی اش برای تنفس، هوا به داخل یا خارج از بینی و دهان وی جریان پیدا نکند. هر چند خرخر همیشه با آپنه خواب همراه نیست ولی تقریباً همیشه آپنه خواب با خرخر در فواصل بین دو حمله آپنه همراه است. ممکن است در هر ساعت ۲۰ تا ۳۰ حمله آپنه اتفاق بیفتد. بیمار ممکن است از احساس خفگی حین خواب، سردرد صبحگاهی و خواب آلودگی و گیجی روزانه شکایت داشته باشد. تشخیص و درمان آپنه خواب بسیار مهم است ؛ زیرا این مشکل می تواند منجر به افزایش فشار خون، سکته قلبی و مغزی و نارسایی قلب و ریه گردد. آپنه معمولاً هنگامی رخ می دهد که راه هوای نسبتاً بسته حلق ، با شل شدن عضلات در حین خواب کاملاً مسدود گردد و به رغم وجود تلاش برای تنفس، تبادل هوا از ریه به بیرون صورت نگیرد. عدم ورود و خروج هوا از ریه سبب بالا رفتن سطح دی اکسید کربن خون و پایین آمدن سطح اکسیژن خون می گردد. این تغییرات باعث بیدار شدن فرد می گردد. با بیداری بیمار، شلی عضلات حلق وی کم شده و راه هوایی مجدداً باز می شود و هوا جریان می یابد. این بیدار شدن های مکرر هر چند باعث تداوم تنفس می شود ولی سبب می گردد که بیمار خواب عمیق نداشته باشد. به عبارتی به محض این که خواب بیمار به سمت عمیق شدن پیش می رود با یک حمله آپنه ، بیمار بیدار می شود. ممکن است فرد مبتلا به "آپنه خواب" متوجه هیچ یک از وقایع حین خواب خود نگردد. معمولاً بیمار از حملات توقف تنفس خود و بیدار شدن های مکرر بی اطلاع است اما از سردرد صبحگاهی، احساس عدم رضایت از خواب و خواب آلودگی روزانه شکایت دارد. ممکن است بیمار قادر نباشد روی موضوعات خاص فکر خود را متمرکز کند و همچنین در طول روز و حتی حین کا ر مکرراً چرت بزند. آپنه خواب در آزمایشگاه خواب یا دستگاه پلی سومنوگرام تشخیص داده می شود و برحسب شدت و علت آن تحت درمان های مختلف جراحی و غیر جراحی قرار می گیرد.
منبع:pezeshkan.org
فرورفتن ناخن پا در گوشت عبارت است از وضعیتی که در آن لبه ی تیز ناخن در گوشت یکی از انگشتان پا (معمولاً شست) فرو رود.
علائم شایع چیست؟
درد، حساسیت به لمس، قرمزی، تورم و گرمی در انگشتان پا در جایی که لبه تیز ناخن در چین بافتی اطراف فرورفته است. وقتی بافت اطراف ناخن ملتهب گردد، معمولاً در ناحیه آسیب دیده عفونت ایجاد می شود.
علل آن کدام است؟
فرو رفتن ناخن پا در انگشت احتمالاً با یکی از وضعیت زیر همراه است:
ناخن بیش از حد طبیعی دارای انحنا باشد.
ناخن پا بیش از حد معمول با ناخن گیر کوتاه شود، به طوری که بافت بتواند روی آن فشار بیاورد.
پیشگیری چگونه است؟
با پوشیدن کفش های مناسب و جادار و دقت در کوتاه کردن ناخن های پا به ویژه در افراد مبتلا به دیابت شیرین یا بیماری عروق محیطی می توان از این بیماری پیشگیری کرد.
در صورت شروع بیماری می توانید با قرار دادن گلوله های بسیار کوچک پنبه به زیر ناخن، گوشه های ناخن را از بافت ملتهب اطراف آزاد کنید.
همچنین با چکاندن چند قطره بتادین روی ناخن می توان از پیشرفت آن جلوگیری به عمل آورد.
در صورت عود این بیماری، مصرف آنتی بیوتیک های خوراکی معمولاً علائم عفونت را ظرف یک هفته تسکین می دهند.
گاهی بخشی از ناخن یا تمام آن، با جراحی برداشته و بستر ناخن تراشیده می شود، لذا این مشکل عود نخواهد کرد.
ناخن باید دوباره رشد کند، ولی احتمالاً مثل قبل نخواهد شد.
منبع:pezeshkan.org

استدعا دارم از ارسال این متن به دوستان خودت خودداری نکنی. تنبلی بخرج نده و حتما برای بقیه بفرست. شاید ندونی که درد سوختن یعنی چی و امیدوارم هرگز ندونی
مرد جوانی مزرعه ش رو با سم آفت کش سمپاشی می کرد و می خواست بدونه که چقدر از سم در مخزن باقی مونده. درپوش رو برداشت و فندک رو روشن کرد. بخار بلند شده از سم آتش گرفت و سراسر بدن اونو در بر گرفت. اون از روی تراکتور پائین پرید و فریاد زد. زن همسایه با حدود 10 تخم مرغ از خونه بیرون دوید و در عین حال فریاد می کشید "تخم مرغ بیارید". او تخم مرغها رو شکست وسفیده رو از زرده جدا کرد". وقتی آمبولانس رسید و مسئولین کمک های اولیه مرد جوان رو دیدن پرسیدن "کی این کارو کرده؟" همه به اون زن اشاره کردن و مامورین به اون زن تبریک گفتن. " شما صورت اونو از نابود شدن نجات دادین". در انتهای تابستان مرد جوان دسته گلی به اون زن تقدیم و از اون تشکر کرد. صورتش مثل صورت یک بچه صاف شده بود.
در ذهن داشته باشین که این روش درمان شامل آموزشهای مامورین آتشنشانی هم هست. کمک ها اولیه شامل پاشیدن آب سرد بر سطح صدمه دیده و کاهش درجه حرارت برای جلوگیری از سوختگی لایه های زیرین پوسته. بعد سفیده تخم مرغ رو روی اون نقطه پخش کنید.
زنی که قسمت زیادی از دستش رو با آب جوش سوزانده بود، با وجود درد زیاد، آب سرد روی دستش ریخت (که خیلی هم دردناکه) دوتا تخم مرغ رو شکست و زرده رو از سفیده جدا کرد، کمی اونها رو هم زد، و دستش رو در سفیده فرو برد. سفیده روی دستش خشکید و لایه ای روی دستش کشیده شد. بعداً یاد گرفت که سفیده تخم مرغ یک کولاژن طبیعیه و در تمام بعد از ظهر هر یک ساعت لایه دیگری بر لایه های قبلی افزود. در بعد از ظهر دیگه دردی احساس نمی کرد و روز بعد بسختی میشد اثری از سوختگی دید. 10 روز بعد، هیچ اثری باقی نمونده و پوست رنگ طبیعی شو بدست آورده بود. نواحی سوخته شده به لطف کولاژن موجود در سفیده تخم مرغ که پر از ویتامینه کاملاً ترمیم شده بود.
این اطلاعات ممکنه به درد هر کسی بخوره. پس لطفاً برای دیگران بفرستین

با زمانبندی صحیح آب خوردن اثر آن را در بدن خود بالا ببرید
دو لیوان آب -- بعد از بیداری --کمک می کند به فعال کردن ارگان های داخلی
یک لیوان آب -- 30 دقیقه قبل از غذا --هضم راحت غذا
یک لیوان آب -- قبل از گرفتن حمام --کمک می کند به کاهش فشار خون
یک لیوان آب -- قبل از خواب --به منظور جلوگیری از سکته مغزی یا حمله قلبی
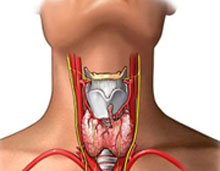
این بیماری غده تیروئید را تحت تاثیر قرار میدهد. در بیماری هاشیموتو ( تیروئیدیت لنفوسیتی مزمن)، سیستم ایمنی بدن به غده تیروئید حمله میکند. گاهی این التهاب منجر به کاهش فعالیت غده تیروئید (هیپوتیروئیدیسم) میگردد.
پزشک از روی آزمایش عملکرد تیروئید، این بیماری را شناسایی میکند. درمان بیماری هاشیموتو با جایگزین کردن هورمون تیروئید انجام میگیرد.
علائم بیماری هاشیموتو
این بیماری به کندی پیشرفت میکند و موجب تخریب تیروئید و افت سطح هورمون تیروئید در خون میگردد. علائم این بیماری همانند بیماری کم کاری تیروئید میباشد.
علائم کم کاری تیروئید، بسته به شدت کمبود، متفاوت میباشد. در ابتدا علائمی از قبیل خستگی و سستی رخ میدهند. اما همچنان که بیماری پیشرفت میکند، علائم آشکارتر میگردند، از قبیل:
افزایش حساسیت به سرما
یبوست
پوست خشک و رنگ پریده
صورت پف کرده
صدای گرفته
افزایش میزان کلسترول خون
افزایش وزن (اغلب 3 تا 6 کیلو)
درد عضلانی، حساسیت به لمس و خشکی (به خصوص در شانه ها و باسن)
درد و سفتی مفاصل، ورم زانو یا مفاصل کوچک دست و پا
ضعف عضلانی به خصوص در پایین تنه
افزایش میزان خون ریزی عادت ماهیانه یا طولانی شدن آن
افسردگی
فراموشکاری و کند بودن فرایند تفکر
در چه صورت باید به پزشک مراجعه کرد؟
اگر علائم زیر را داشتید، به پزشک مراجعه کنید:
خستگی بدون علت
خشک شدن پوست
صورت رنگ پریده
یبوست
صدای خشن و گرفته
- اگر جراحی تیروئید داشتهاید و یا توسط ید رادیواکتیو و یا داروهای ضد تیروئید درمان شدهاید و یا پرتودرمانی سر، گردن و یا بالای قفسه سینه را انجام دادهاید، باید به صورت دورهای، برای بررسی عملکرد تیروئید خود به پزشک مراجعه کنید.
- اگر کلسترول خونتان بالاست، با پزشک خود مشورت کنید، زیرا ممکن است کم کاری تیروئید، علت آن باشد.
- اگر تحت هورمون درمانی هستید، باید به پزشک خود مراجعه کنید.
- پزشک باید ببیند که دوز دارویی مصرفی شما در طول زمان مناسب میباشد و تیروئیدتان به خوبی عمل میکند یا نه.
بیماری هاشیموتو در صورت عدم درمان، باعث بزرگی غده تیروئید و بروز گواتر می شود
علل بیماری هاشیموتو
در این بیماری، سیستم ایمنی بدن آنتی بادیهایی میسازد که غده تیروئید را تخریب میکنند.
برخی پزشکان معتقدند ویروس یا باکتری باعث این بیماری میشود و برخی دیگر عوامل ژنتیکی را مسبب این بیماری میدانند.
این بیماری بیشتر در زنان میانسال شایع است، اما میتواند مرد، زن و کودک را در هر سنی گرفتار کند.
عوارض بیماری هاشیموتو
1- گواتر: بزرگ شدن غده تیروئید را گواتر مینامند. کم کاری تیروئید یکی از عل ایجاد گواتر میباشد. گواتر موجب بروز مشکلاتی در تنفس و بلع غذا میگردد.
2- مشکلات قلبی: به علت افزایش مقدار کلسترول بد (LDL)، برخی مشکلات قلبی به وجود میآید. کم کاری تیروئید موجب افزایش اندازه قلب و ناتوانی در قلب میگردد.
3- مشکلات روانی: ابتدای بیماری هاشیموتو، افسردگی رخ میدهد و هرچه زمان بگذرد، این افسردگی بدتر میشود. بیماری هاشیموتو، میتواند باعث کاهش میل جنسی در زنان و مردان گردد و میتواند عملکرد ذهنی را کند کند.
4- نقص نوزاد هنگام تولد: کودکانی که از مادران مبتلا به هاشیموتو متولد میشوند، بیشتر در معرض خطر نواقص هنگام تولد میباشند. این کودکان، بیشتر در معرض ابتلا به مشکلات فکری و رشد بدنی میباشند. ممکن است کودکان متولد شده، لب شکری باشند. اگر میخواهید باردار شوید، حتما آزمایش تیروئید را انجام دهید.
تشخیص بیماری هاشیموتو
تشخیص این بیماری بستگی به جواب آزمایش خون و هورمون تیروئید و هورمون تحریک کننده تیروئید (TSH) دارد. این آزمایشات شامل:
آزمایش هورمونی: توسط آزمایش خون میتوان به مقدار هورمون غده تیروئید و غده هیپوفیز پی برد. اگر تیروئید کم کار باشد، مقدار هورمون تیروئید کم و مقدار هورمون تحریک کننده تیروئید (TSH) زیاد خواهد بود. دلیل افزایش مقدار TSH (توسط غده هیپوفیز ساخته میشود) این است که غده هیپوفیز، غده تیروئید را برای تولید هورمون بیشتر تحریک میکند.
آزمایش آنتی بادی: بیماری هاشیموتو از آنجا که آنتی بادیهای غیرطبیعی را میسازد، یک بیماری خود ایمنی میباشد. آزمایش خون، آنتی بادیهای ضد تیروئید پراکسیداز (یک آنزیم) را نشان میدهد. این آنزیم در غده تیروئید میباشد و نقش مهمی در تولید هورمونهای تیروئید بر عهده دارد.
درمان بیماری هاشیموتو
هورمون درمانی: اگر این بیماری موجب کمبود هورمون تیروئید گردد، از این روش استفاده میکنند. استفاده روزانه از لووتیروکسین مفید میباشد. لووتیروکسین بسیار شبیه هورمون تیروکسین مترشحه از غده تیروئید میباشد. به علت آن که، مقدار لووتیروکسین تجویزی ممکن است تغییر یابد، لذا بیمار باید هر 6 تا 12 ماه به پزشک مراجعه کند تا میزان TSH را در خون اندازه گیری کند.
زیادی لووتیروکسین، باعث کاهش توده استخوانی و پوکی استخوان و آریتمی قلبی میشود.
داروها و مکمل ها
برخی داروها، مکملها و غذاها، بر جذب لووتیروکسین اثر دارند. اگر زیاد از فراوردههای سویا استفاده میکنید و یا رژیمهای غنی از فیبر دارید و یا یکی از داروهای زیر را مصرف میکنید، حتما با پزشک خود مشورت کنید:
مکمل آهن
کلستیرامین (دارویی برای پایین آوردن کلسترول خون)
هیدروکسید آلومینیوم (داروی ضد اسید معده)
سدیم پلی استیرن سولفانات (برای جلوگیری از افزایش مقدار پتاسیم خون)
سوکرافیت (داروی اولسر یا زخم)
مکمل کلسیم
داروهای گیاهی
- ریشه جین سینگ هندی ( Ashwagandha. به مقدار 500 تا 1000 میلی گرم در روز
- نصف قاشق چایخوری تنتور، 2 تا 3 بار در روز
- تخم کتان، 1000 میلی گرم در روز
- علف هرز دریایی به تعادل عملکرد تیروئید کمک میکند.
- خارپنبه برای کاهش علائم تیروئید، 200 تا 300 میلی گرم در روز
- گیاه Avena (جوی سبز)
- مر (Myrrh): نوعی صمغ است که تیروئید را تحریک میکند و برای درمان بیماری تیروئید کاربرد دارد.
- عصاره برگ زیتون
-گیاه سیج: یک گیاه معطر با برگهای سبز مایل به خاکستری میباشد که به عنوان گیاه پخت و پز معروف است. 40 تا 60 میلی گرم در روز از این گیاه درمان برای بیماری هاشیموتو استفاده کنید.
توجه:برای جلوگیری از بروز عوارض ناخواسته، این گیاهان دارویی را تحت نظر پزشک متخصص مصرف کنید.
منبع:2onya.net

اسپاسم ماهیچهای، انقباض ناخواسته ماهیچه است كه معمولا دردناك است و انواع مختلفی دارد. بعضی از آنها را با تجویز داروی پزشك متخصص، رژیم یا ماساژ میتوان درمان كرد. دیگر علل اسپاسم برای تشخیص و درمان مشكلتر هستند.
بعضی از علل اسپاسم ماهیچهای شامل این موارد هستند: كشیدگی ماهیچه، آب زدایی، جراحت، بیماریهایی همچون فلج مغزی و MS و همینطور واكنش به سمومی خاص مثل استركنین و آسیب اعصاب یا نخاع.
انقباضی كه طی اسپاسم رخ میدهد، ناخواسته است و مغز سیگنالهایی را برای انقباض میفرستد كه بدن نمیخواهد. زمانیكه تمرین میكنیم یك انقباض ارادی برای انجام كاری یا ورزش در عضلات روی میدهد اما در اسپاسم، مغز یك سیگنال مختلط را برای انقباض میفرستد كه شخص در آن لحظه آن را نمیخواهد یا این حالت غیرارادی است. انقباض میتواند چند لحظه، چند دقیقه یا چند ساعت به طول بینجامد. ماهیچه به سادگی با خواست فرد ریلكس نمیشود. تنفس عمیق و تمرینات ریلكسیشن میتواند به بهبود تدریجی ماهیچه كمك كند. مردم اغلب در واكنش به درد و گرفتگی ران پا، دیگر ماهیچهها را هم منقبض میكنند كه متاسفانه باعث طولانیتر شدن اسپاسم میشود.
اگر شخصی گرفتگی عضلانی اینچنینی را متناوبا داشته باشد، ممكن است بر اثر سو تغذیه یا تمرین ورزشی بیش از حد باشد. اغلب در انتهای یك مسابقه دو ماراتن، ورزشكاران بر اثر از دست دادن الكترولیتهای اساسی، دچار گرفتگی دردناكی میشوند. تهوع و استفراغ بیش از حد هم میتواند باعث اسپاسم ماهیچهای شود. كانون توجهات در درمان اسپاسمهای متناوب عضلانی بر جذب آب است. افرادی كه جذب آب صحیح ندارند، بیشتر در معرض گرفتگی عضلانی هستند. مطالعات دیگر هم نشان میدهد كه از دست دادن كلسیم و منیزیم هم منجر به اسپاسم ماهیچهای میشوند. اگر گرفتگی متناوب باشد، فرد باید رژیم غذایی خود را با غذاهای كلسیم و منیزیمدار و مكملهای معدنی كامل كند.
اگر با همه این كارها اسپاسم خاتمه نیافت، فرد باید به دكتر مراجعه كند تا دلایل ممكن دیگر را ارزیابی كند. قرار گرفتن در معرض مواد شیمیایی خاص مثل سموم و آفتكشها ممكن است سبب مسمومیت شود كه منجر به اسپاسم ماهیچهای میشود. اسپاسم شدید ماهیچهای میتواند مربوط به شرایطی مثل بیماری MS باشد.
نوع دیگری از اسپاسم ماهیچهای گرفتگی معده است كه ممكن است بر اثر بیماریهای عفونی معده باشد یا با شرایطی مثل سندروم تحریكپذیر شكم، این گرفتگی كاملا دردناك است اما كنترل تدریجی آن میتواند اسپاسم متناوب ماهیچهای را كاهش دهد. كودكانی كه قولنج دارند هم از اسپاسم شكم رنج میبرند كه با گریه زیاد همراه است. این اسپاسم به دلیل واكنش نارس مغز به گوارش است به همین دلیل است كه قولنج بچهها با افزایش سنشان بهبود مییابد.
آنژین قلبی نوع دیگری از اسپاسم است و زمانی كه قلب، خون كافی نداشته باشد، رخ میدهد كه مربوط به تصلبشرایین یا سختی سرخرگهاست. علل آنژین معمولا گرفتگی دردناك در ناحیه سینه، گاهی گردن و كتفها و فك است. درمان آن عموما با درمان شرایط اساسی مسبب بیماری قلبی است و همینطور درمان طبی آنژین.
منبع:salamatnews.com
تعداد صفحات : 50